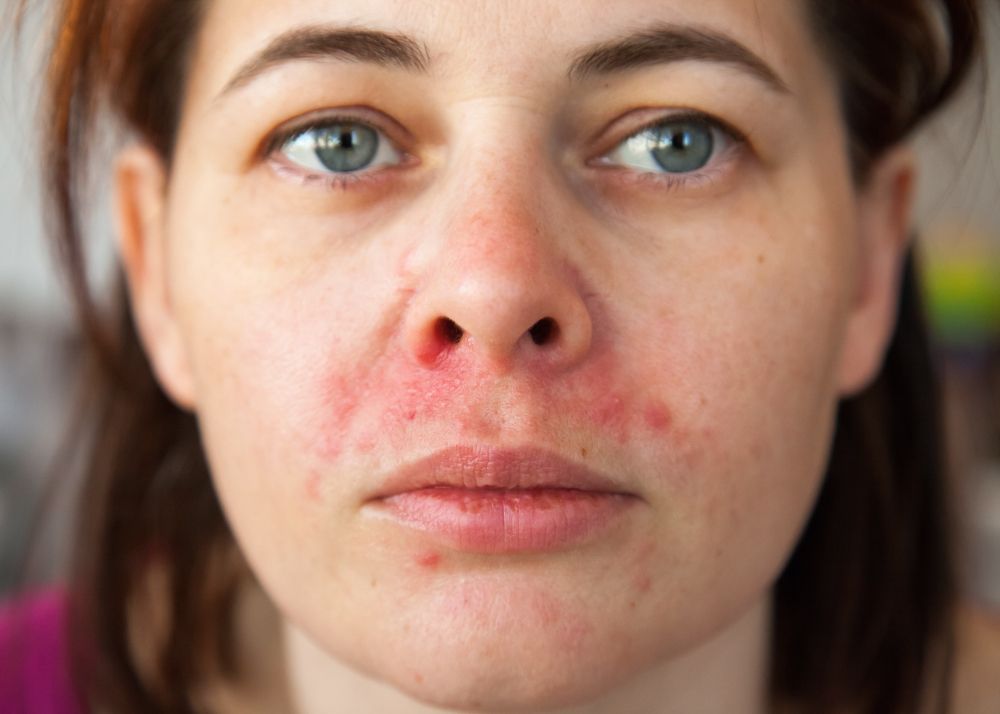
Was ist eine periorale Dermatitis?
Die periorale Dermatitis ist eine chronisch-entzündliche Hauterkrankung. Sie wird auch Mundrose oder Stewardessen-Krankheit genannt.
Die Symptome der perioralen Dermatitis
Die periorale Dermatitis präsentiert sich typischerweise mit den folgenden Symptomen:
- Wenige Millimeter große, gerötete Knötchen (Papeln), die um den Mund herum lokalisiert sind und sich auch zu größeren Bereichen verbinden können
- An der Spitze der Papeln kann ein mit Flüssigkeit gefülltes Bläschen (Papulovesikel) oder ein mit Eiter gefülltes Bläschen (Papulopustel) auftreten.
- Die Hautbereiche in der Umgebung der Veränderungen zeigen sich gerötet und in manchen Fällen schuppig.
- Spannungsgefühl, seltener auch ein brennendes Gefühl oder Juckreiz (1, 2 )
Die Hautveränderungen können sich ausgehend vom Mundbereich auch auf weitere Hautbereiche ausbreiten. So können die Augenlider, die Nase, die Stirn und in schwereren Fällen sogar das ganze Gesicht, der seitliche Halbereich und die Haut hinter den Ohren betroffen sein (1, 2).
Besonderes Merkmal der perioralen Dermatitis
Die Papeln entstehen im Bereich der Haarfollikel der sogenannten Vellushaare. Hierbei handelt es sich um feine, kurze, wenig pigmentierte Haare, die bis zur Pubertät einen Großteil der Körperoberfläche bedecken. Ein Teil der Vellushaare wandelt sich im Laufe der körperlichen Entwicklung zur terminalen Körperbehaarung (dicke, pigmentierte Haare) um.
Ein feiner Saum um die Lippen herum ist frei von Vellushaaren. Aus diesem Grund zeigen sich in der Regel direkt um die Lippen herum keine Hautveränderungen bei einer perioralen Dermatitis. Dies gilt als charakteristisches, aber nicht zwingendes Merkmal (1, 2, 3 ).
Wie ist der Verlauf?
Die Erkrankung verläuft in der Regel chronisch mit einer schubweisen Verschlechterung der Symptome. Eine Besserung bis hin zu einem kompletten Rückgang der Symptomatik kann bei einer Vermeidung der auslösenden Faktoren (siehe nächster Abschnitt) erreicht werden.
Wer ist besonders von der perioralen Dermatitis betroffen?
Betroffen sind vor allem Frauen in einer Altersspanne von 20 bis 45 Jahren. Es können jedoch alle Altersklassen und auch Männer an einer perioralen Dermatitis erkranken (1, 2). Auch im Kindesalter zeigt sich eine Bevorzugung des weiblichen Geschlechts bei den Betroffenen (3).
Wie entsteht eine periorale Dermatitis?
Der genaue Entstehungsmechanismus einer perioralen Dermatitis ist bisher nicht geklärt. Bekannt ist jedoch, dass es im Rahmen der Krankheitsentstehung zu einer Störung der natürlichen Barrierefunktion der Haut kommt (3). Dadurch kann die Haut Feuchtigkeit schlechter halten, wird trockener und spannt. Es treten Rötungen und schuppige Bereiche auf. Schädliche Substanzen aus der Umwelt und Infektionserreger können leichter in die Haut eindringen ( 4 ).
Weiterhin kommt es im Rahmen der Krankheitsentstehung zu einer Störung der Zusammensetzung der Hautflora (Mikrobiom der Haut), wobei sich potenziell schädliche Mikroorganismen verstärkt vermehren.
Neben einer geschädigten Hautbarriere und einer veränderten Hautflora ist auch die Dysregulation des Immunsystems der Haut ein wichtiger Aspekt bei der Krankheitsentstehung ( 5 ). Die genannten Prozesse beeinflussen sich gegenseitig und können durch die im folgenden Abschnitt aufgeführten Ursachen ausgelöst werden.
Die oben beschriebenen Symptome wie Papeln, Papulovesikel und Papulopusteln sind die Folge einer Kombination dieser Prozesse: die geschädigte Haut versucht ihre Oberfläche zu reparieren und das Immunsystem wird durch die verletzte Hornschicht, durch eindringende Substanzen aus der Umwelt und durch eindringende Mikroorganismen aktiviert. Es entsteht eine chronische Entzündungsreaktion in der Haut.
Was sind die Ursachen einer perioralen Dermatitis?
Verschiedene exogene (von außen kommende) und endogene (vom Körper selbst ausgehende) Einflussfaktoren, die zur Entstehung einer Mundrose führen können, werden diskutiert (2). Es ist anzunehmen, dass bei jedem Patienten eine individuelle Kombination dieser Ursachen zur Krankheitsentstehung beiträgt. In der Fachliteratur werden für die periorale Dermatitis die folgenden Ursachen beschrieben. Wir werden diese weiter unten näher erläutern.
Exogene Ursachen:
- Übermäßiger Gebrauch von Kosmetikprodukten und damit eine „Überpflegung“ der Haut
- Anwendung von ungeeigneten, schädlichen Kosmetikprodukten
- lokale oder systemische Anwendung von Glukokortikoiden (Cortison)
- intensive Einwirkung von UV-Strahlung
- langes Tragen einer Schutzmaske
- fluoridhaltige Zahnpasta
Endogene Ursachen:
- genetische Faktoren
- Erkrankungen des Magen-Darm-Trakts
- hormonelle Dysbalancen
- Stress
Überpflegung der Haut
Besonders Frauen pflegen ihre Haut gerne und viel mit den verschiedensten Cremes, Lotionen, Seren, Peelings, Masken usw. und hoffen, dass sie ihrer Haut damit einen Gefallen tun. Doch auch die teuersten und hochwertigsten Produkte können der Haut schaden, wenn sie im Übermaß angewendet werden oder wenn sie nicht für den individuellen Hauttyp passend sind (oder beides).
So führt z. B. eine zu intensiv eingesetzte Feuchtigkeitspflege zu einem Aufquellen der Hornschicht, wodurch deren natürliche Schutzfunktion gestört wird und das Auftreten von Entzündungen in der Haut begünstigt wird. Die aufgequollene Hornschicht ist ein idealer Nährboden für Keime (3).
Schädliche Folgen der täglichen Gesichtsreinigung
Auch die tägliche Gesichtsreinigung kann der Haut schaden. Die in den Reinigungsprodukten enthaltenen Detergenzien (Tenside, waschaktive Substanzen) können die Hautbarriere auf vielfältige Weise schädigen:
- Fette können herausgelöst werden, die sich zwischen den Zellen der Hornschicht befinden.
- Es kann zu einer Wechselwirkung zwischen den Tensiden und dem Keratin (Strukturprotein der Haut) kommen, was wiederum ein Anschwellen von Zellmembranen und schließlich zu einer Zerstörung der Hautzellen zur Folge haben kann.
- Die Kollagenfasern und weitere Hautproteine werden geschädigt.
- Die Bildung von Fetten in den Hautzellen kann negativ beeinflusst werden.
- Der Differenzierungsprozess der Zellen der Hornschicht kann gestört werden ( 6 ).
Die Haut kann dadurch Feuchtigkeit schlechter halten, trocknet aus und spannt. Um dem entgegen zu wirken, werden weitere Pflegeprodukte und abdeckende Kosmetik verwendet, was wiederum zu einer weiteren Verschlechterung des Hautbilds führt. Ein Teufelskreis. Die Haut reagiert schließlich mit einer generellen Überempfindlichkeit gegen eine Vielzahl der Inhaltsstoffe, mit denen sie täglich konfrontiert wird. Hier finden Sie eine Anleitung, um einen Geichtsreiniger selbst herstellen zu können.
Schädliche Kosmetikprodukte
In vielen Kosmetikprodukten sind zahlreiche Substanzen enthalten, die der Haut schaden können und insbesondere bei einer empfindlichen Haut zu Irritationen beitragen können. Dies könnte auch ein ursächlicher Faktor für die Entstehung einer perioralen Dermatitis sein und ein bestehendes Krankheitsbild weiter verschlimmern. Zu diesen Substanzen zählen beispielsweise
- Parfümstoffe
- manche Tenside
- Alkohole
- bestimmte Konservierungsstoffe
- Mineralöle und weitere Inhaltsstoffe
So führen z. B. die Tenside mancher Reinigungsprodukte, neben den oben beschriebenen Effekten, zu einer Veränderung des natürlichen leicht sauren pH-Werts der Haut. Dies stört die Abwehrfunktion der Haut und macht sie anfälliger für schädliche Mikroorganismen.
Auch Alkohole kommen in vielen Kosmetikprodukten vor. Sie führen zu einem Entfetten der Haut und dadurch bedingt zu einem verstärktem Feuchtigkeitsverlust. Weiterhin stören sie auch die natürliche Mikroflora der Haut.
Manche in Kosmetika eingesetzte Konservierungsstoffe stehen weiterhin im Verdacht den Hormonhaushalt zu beeinflussen und/oder allergische Reaktionen zu begünstigen. Diese Liste lässt sich noch lange fortsetzen. Besonders in dekorativer Kosmetik, wie Make-Up, sind oftmals viele der genannten Substanzklassen enthalten.
Glukokortikoide
Glukokortikoide (Glukokortikosteroide) kommen natürlich im Körper vor (Cortison, Hydrocortison), können aber auch synthetisch erzeugt werden (z. B. Prednisolon, Dexamethason). Als Arzneimittel werden sie in der Regel aufgrund ihrer entzündungshemmenden und immunsuppressiven Wirkungen eingesetzt, z. B. bei Autoimmunerkrankungen.
Bei der perioralen Dermatitis ist der Einsatz von glukokortikoidhaltigen Präparaten (z. B. Hydrocortison-Salbe) im Gesicht jedoch ein No-Go. Anfangs kann es bei deren Anwendung aufgrund der Entzündungshemmung zwar zu einer scheinbaren Verbesserung der Symptome kommen. Da Glukokortikoide jedoch durch verschiedene Mechanismen die Hautbarriere schädigen, führt ihr Einsatz auf lange Sicht zu einer Verschlimmerung der Symptome.
Die längere Anwendung einer cortisonhaltigen Salbe (z. B. bei Neurodermitis) kann außerdem überhaupt erst eine periorale Dermatitis auslösen (1, 2). Selbst die Anwendung von Cortison als Spray (z. B. bei Asthma) oder Tablette kann eine Mundrose auslösen (3).
UV-Strahlung
Eine übermäßige Exposition der Haut mit UV-Strahlung schädigt die Haut und kann entzündliche Erkrankungen der Haut, wie eine periorale Dermatitis oder Rosazea, verstärken (1, 2). Entsprechend sollte man eine starke Sonneneinstrahlung möglichst meiden und auf Besuche im Solarium gänzlich verzichten. Da auch die Anwendung von Sonnencremes eine periorale Dermatitis verstärken kann, sollte man sich während der akuten Krankheitsphase vor allem durch ein Meiden der Mittagssonne, das Tragen von Schutzhüten und einen Aufenthalt im Schatten vor der UV-Strahlung schützen.
Schutzmaske
Auch Mund-Nasen-Masken können zur Entstehung der perioralen Dermatitis führen. Denn durch das Zurückhalten der warmen und feuchten Ausatemluft unter der Schutzmaske kommt es zu einem Aufquellen der Hornschicht der Haut und damit zu einer Störung der Hautbarriere. In dieser feuchtwarmen Atmosphäre ist die Vermehrung von Mikroorganismen begünstigt und es kommt leicht zu Entzündungen in der angegriffenen Haut.
Weiterhin führt der mechanische Reiz beim Tragen der Maske zu einer ständigen Irritation der Haut. Auch können sich in den Masken enthaltene Duftstoffe oder andere Chemikalien negativ auf die Hautgesundheit auswirken. Hauterkrankungen wie Akne, Rosazea und Mundrose können sich durch ein häufiges Tragen einer Schutzmaske verstärken (2, 7 )
Fluoridhaltige Zahnpasta
Fluoridhaltige Zahnpasta wird immer wieder als Ursache einer perioralen Dermatitis genannt (2, 8 ). In einer Studie aus dem Jahr 1983, bei der die Verwendung einer fluoridhaltigen und einer fluoridfreien Zahnpasta bei Patienten mit einer perioralen Dermatitis verglichen wurde, zeigten 6 von 14 Studienteilnehmern eine Verschlechterung der Symptome bei Einsatz der fluoridhaltigen Zahnpasta ( 9 ). Ob die verwendete Zahnpasta einen Einfluss auf die Krankheitssymptome hat, muss somit individuell getestet werden.
Genetische Faktoren
Genetische Faktoren spielen bei einer Vielzahl von Erkrankungen eine Rolle. So konnte gezeigt werden, dass bei Patienten mit einer perioralen Dermatitis gehäuft eine sogenannte atopische Diathese (1, 2, 3) vorliegt (auch Atopie genannt). Hierunter versteht man eine genetische Prädisposition für die Entwicklung von IgE-vermittelten (allergischen) Überempfindlichkeitsreaktionen.
Neben der perioralen Dermatitis können auch Asthma bronchiale und die atopische Dermatitis (Neurodermitis) zu diesen Reaktionen gehören (2). Bei Patienten mit einer Veranlagung zur Atopie liegt weiterhin gehäuft eine trockene Haut vor ( 10 ).
Erkrankungen des Magen-Darm-Trakts
Gegenstand aktueller Forschung ist der Zusammenhang zwischen dem Mikrobiom des Darms (Darmflora), dem Mikrobiom der Haut (Hautflora) und der Entstehung von Hauterkrankungen. Den Zusammenhang zwischen dem Darm und der Haut bezeichnet man auch als „gut-skin axis“ (= Darm-Haut-Achse) ( 11 ).
Das Mikrobiom ist wesentlich an der Regulation des Immunsystems beteiligt und es ist bekannt, dass bei zahlreichen Erkrankungen der Haut eine Dysbiose (Störung der Zusammensetzung) der Hautflora und der Darmflora vorliegen (12). Die genauen Mechanismen wie unsere Darmbakterien die Haut beeinflussen, sind bisher nicht im Detail geklärt.
Die Zusammensetzung der Darmflora hat einen wesentlichen Einfluss auf die Gesundheit unserer Darmschleimhaut und darauf welche Stoffe bei der Verdauung gebildet werden. Bei einer geschädigten Darmbarriere (Darmschleimhaut) gelangen vermehrt schädliche Stoffe aus dem Darm in den Blutkreislauf und können so wiederum die Haut und deren Mikrobiom beeinflussen (11).
Zu einer Störung der Darmflora kann es z. B. infolge einer Antibiotikatherapie kommen ( 13 ). Aber auch die Ernährung und die Psyche haben einen wesentlichen Einfluss auf das Mikrobiom des Darms ( 14 ). Eine Verbesserung der Gesundheit des Magen-Darm-Trakts sollte daher eine wichtige Säule bei der Therapie von Hauterkrankungen sein.
Hormonelle Dysbalancen
Hormonelle Einflüsse werden ebenfalls als mögliche Auslöser einer perioralen Dermatitis diskutiert. Hierfür spricht, dass ein Großteil der Patienten weiblich ist und viele der betroffenen Frauen auch von einer Verschlimmerung der Symptome im Zusammenhang mit der Periode berichten. Weiterhin könnte auch die Einnahme hormoneller Verhütungsmittel einen Einfluss auf die Entstehung einer Mundrose haben (8).
Zur Therapie der perioralen Dermatitis können daher auch Massnahmen gehören, die das Hormonsystem wieder in ein gesundes Gleichgewicht bringen.
Stress
Stress führt bekanntlich zu einer Unterdrückung des Immunsystems und belastet auf vielfältige Weise den gesamten Körper. So kann eine hohe Stressbelastung zu einer Verschlechterung von Hauterkrankungen wie einer perioralen Dermatitis führen. Dies kann auf verschiedenen Wegen erfolgen. Einerseits haben Stresshormone und andere Botenstoffe, die bei Stress ausgeschüttet werden, einen direkten Einfluss auf die Haut (15), andererseits kommt es durch eine hohe Stressbelastung zu einer negativen Beeinflussung der Darmflora, was sich wiederum über die „gut-skin-axis“ schädlich auf die Haut auswirkt (14).
Wie wird die periorale Dermatitis diagnostiziert?
Die Diagnose einer perioralen Dermatitis wird anhand der klinischen Symptome durch die Hautärztin oder den Hautarzt gestellt. Hierbei gilt es, verschiedene andere Krankheiten, wie Rosazea, Akne vulgaris, atopische Dermatitis (Neurodermitis) oder seborrhoische Dermatitis auszuschließen oder Mischformen dieser Erkrankungen zu erkennen (2, 3, 4).
Leider sind Fehldiagnosen und Fehlbehandlungen bei Patienten mit einer perioralen Dermatitis keine Seltenheit. Bei einer Verwechslung mit Akne vulgaris werden den Patienten beispielsweise aggressive Präparate zur Gesichtsreinigung verschrieben oder bei der Vermutung einer allergischen Hautreaktion erhalten die Patienten unter Umständen eine cortisonhaltige Salbe. Aufgrund eines Nichtansprechens auf die Therapie oder einer Verschlechterung der Symptome erfolgt mitunter auch ein Wechsel auf die jeweils andere Behandlung, zum Leidwesen der Patienten. Entsprechend ist Vorsicht geboten.
Die „Nulldiät“ und allgemein empfohlene Maßnahmen
Bei der Diagnose einer perioralen Dermatitis ist der erste und oftmals entscheidende Schritt bei der Therapie das komplette Absetzen sämtlicher verwendeter Pflegeprodukte für mehrere Wochen. Man spricht hierbei von der sogenannten „Nulldiät“.
Falls kortikoidhaltige Präparate auf der Haut eingesetzt wurden, werden diese ebenfalls abgesetzt (1, 2). Auch die Gesichtsreinigung sollte sehr vorsichtig erfolgen. Ideal ist eine schonende Reinigung des Gesichts mit Wasser und ein vorsichtiges Trockentupfen. Das Reiben der Haut mit einem Handtuch sollte vermieden werden, da auch eine mechanische Irritation zu einer Verschlechterung der Symptome führen kann. Bei Bedarf kann das Gesicht einmal pro Tag, idealerweise am Abend, mit einem milden, Haut-pH-neutralen Reinigungsgel gewaschen werden (1, 2).
In vielen Fällen tritt nach einem Absetzen der Pflegeprodukte und potenziell verwendeter kortikoidhaltiger Präparate innerhalb weniger Wochen eine deutliche Verbesserung der Symptome ein. Eine anfängliche Verschlimmerung für einige Tage ist dabei normal. Die Regeneration der Haut kann mehrere Monate in Anspruch nehmen ( 16 )( 17 ).
Zu den allgemein empfohlenen Maßnahmen zählt weiterhin auch ein Schutz der Haut vor starker UV-Strahlung (siehe oben) und neben einer vorsichtigen Gesichtsreinigung auch eine Vermeidung weiterer mechanischer Irritationen der Haut. So sollte z. B. das Tragen einer Schutzmaske möglichst reduziert werden (2).
Doch was kann gemacht werden, wenn die „Nulldiät“ und die Begleitmaßnahmen nicht ausreichen?
Wie behandelt die Schulmedizin?
Sollte der beschriebene Therapieansatz der „Nulldiät“ nicht zu einer Besserung der Symptome führen, wird oftmals eine Behandlung mit lokal angewandten Antibiotika (z. B. Metronidazol) oder sogenannten Calcineurin-Inhibitoren (z. B. Pimecrolimus), die immunsuppressiv wirken, begonnen.
Bei schweren, therapieresistenten Formen wird auch eine systemische Behandlung (orale Einnahme) mit Antibiotika (i.d.R. Tetracyclinen) oder dem Vitamin-A-Derivat Isotretinoin in Betracht gezogen (1, 2, 8).
Auf unserer Seite finden Sie weitere Artikel, die die verschiedenen möglichen Nebenwirkungen der Einnahme von Antibiotika und Isotretinoin beschreiben. So schädigt beispielsweise die Einnahme von Antibiotika die Darmflora, was wiederum einen ursächlichen Faktor für die Entstehung der perioralen Dermatitis und weiterer Erkrankungen darstellt.
Auch die topische Anwendung von Antibiotika und immunsuppressiven Medikamenten unterdrückt letztlich nur die Symptome und führt nicht zu einer Behandlung der Krankheitsursache.
Therapie der perioralen Dermatitis in der Naturheilkunde
Da die Entstehung einer perioralen Dermatitis multifaktoriell bedingt ist und die Ursachen individuell verschieden sein können, ist eine ganzheitliche Betrachtung und Behandlung des Patienten maßgeblich für einen langfristigen Erfolg. In diesem Abschnitt sollen zunächst einige Empfehlungen für die Hautpflege während der „Nulldiät“ gegeben werden. Anschließend werden weitere wichtige Säulen der Behandlung, die Ernährung und das Stressmanagement, besprochen.
Hautpflege
Während der „Nulldiät“ kann es besonders am Anfang zu einem unangenehmen Spannen und Trockenheitsgefühl der Haut kommen. Viele Betroffene mit perioraler Dermatitis sind es gewohnt, zahlreiche Pflegeprodukte zu verwenden und es fällt schwer, diesem Impuls zu widerstehen. Ein Kompromiss könnte das Auftragen einer leichten Feuchtigkeitspflege sein, die keine der oben aufgeführten bedenklichen Inhaltsstoffe enthält. Geeignet wäre z. B. ein Aloe Vera Gel hoher Qualität.
* Hier finden Sie ein entsprechendes Aloe Vera Gel
Umschläge mit Schwarztee
Ein bewährtes Hausmittel bei einem starken Reizzustand und Spannungsgefühl der Haut sind Umschläge mit kaltem Schwarztee, der mindestens 5-10 Minuten gezogen haben sollte, damit eine ausreichende Menge an Gerbstoffen im Wasser enthalten ist. Ein mit dem abgekühlten Tee durchtränktes Tuch sollte dann für mehrere Minuten auf die betroffenen Hautbereiche gelegt werden (2). Der Tee sollte in Bio-Qualität vorliegen.
Gesunde Ernährung bei perioraler Dermatitis
Wie im entsprechenden Abschnitt beschrieben, hat die Gesundheit unseres Magen-Darm-Trakts und insbesondere unsere Darmflora einen großen Einfluss auf unseren gesamten Körper und somit auch auf die Gesundheit unserer Haut. Mit einer gesunden Ernährung können wir unsere Darmflora und viele weitere Vorgänge in unserem Körper positiv beeinflussen und so auch die Haut bei perioraler Dermatitis.
Grundsätze einer solchen Ernährung sind u. a. ein hoher Anteil an Gemüse in Bio-Qualität, die Integration von präbiotischen Lebensmitteln in den Speiseplan (z. B. Zwiebeln, Lauch, Haferflocken, Mandeln), eine ausreichende Versorgung mit *Omega-3-Fettsäuren, eine salz- und fettarme Ernährung sowie ein weitgehender (oder kompletter) Verzicht auf Fertigprodukte (mit vielen Zusatzstoffen), Industriezucker und Alkohol.
Darmflora aufbauen
Auf unserer Seite finden Sie bereits zahlreiche Artikel zu diesen Themen. Weitere Informationen wie Sie mit der Ernährung Ihre Darmflora unterstützen können erhalten Sie hier ( Ernährung für eine gesunde Darmflora ) und welche Lebensmittel antientzündlich wirken, erfahren Sie hier ( Entzündungshemmende Ernährung ). Falls Sie weitere Informationen über den Aufbau der Darmflora z. B. im Anschluss an eine Antibiotikatherapie erhalten möchten, können Sie dies hier ( Darmflora aufbauen ) nachlesen.
Vitamin- und Mineralstoffmängel überprüfen
Je nach persönlicher Symptomatik kann bei der perioralen Dermatitis eine weiterführende Diagnostik hinsichtlich der Gesundheit des Magen-Darm-Trakts und des Hormonhaushalts sinnvoll sein, z. B. Darmfloracheck oder Bestimmung relevanter Hormonwerte. Laboruntersuchungen zur Feststellung eines potenziellen Mangels an Mikronährstoffen sind ebenfalls empfehlenswert. Nahrungsergänzungsmittel zur Unterstützung der Hautgesundheit sind z. B. B-Vitamine und Zink. Aber auch der Vitamin-D-Spiegel ist wichtig für eine gute Verfassung von Darm, Haut und Immunsystem.
Stressmanagement bei perioraler Dermatitis
Neben der körperlichen Gesundheit hat auch die psychische Gesundheit einen wesentlichen Einfluss auf unsere Haut (und natürlich auf viele weitere Vorgänge im Körper). Entsprechend ist auch bei der perioralen Dermatitis ein gutes Stressmanagement ein entscheidender Faktor für eine langfristige Besserung der Hautgesundheit.
Es gibt vielfältige Möglichkeiten, um eine bessere Work-Life-Balance zu erreichen: Routinen für Meditation und Sport, Spaziergänge in der Natur, Zeit für sich, Zeit mit Familie und Freunde, Aufgaben abgeben, Lernen, Grenzen zu setzen und vieles mehr.
Ein wichtiger Punkt im Zusammenhang mit Hauterkrankungen ist auch, dass man offen darüber spricht und dadurch dem Ganzen den Stress nimmt. Denn auch der durch die Hauterkrankung selbst erzeugte Stress ist nicht förderlich für deren Heilung.
Wie sind die Heilungschancen bei der perioralen Dermatitis?
In vielen Fällen führt die Reduktion und Umstellung der Hautpflege bei der perioralen Dermatitis zu einer deutlichen Besserung oder Abheilung der Symptome. Werden zudem mögliche andere Ursachen, wie eine Dysbiose der Darmflora oder eine hohe Stressbelastung behandelt bzw. reduziert, so ist eine dauerhafte Beschwerdefreiheit zu erreichen. Da eine genetische Prädisposition angenommen wird, sollte man sich jedoch immer bewusst sein, dass es bei einem erneuten Aufkommen möglicher Krankheitsauslöser wieder zu einem Ausbruch der perioralen Dermatitis kommen kann.
Darf man nach Abheilung wieder Pflegeprodukte einsetzen?
Aufgrund des dauerhaft bestehenden Risikos eines Wiederauftretens der perioralen Dermatitis sollte die Hautpflege und Reinigung möglichst sparsam erfolgen und keine der oben aufgeführten irritierenden oder schädlichen Inhaltsstoffe enthalten. Auf Make-up sollte idealerweise (zumindest an betroffenen Hautstellen) verzichtet werden. So könnte eine Hautpflegeroutine nach überstandener Mundrose aussehen:
Morgens:
1) Reinigung mit Wasser; Haut trocken tupfen, nicht reiben
2a) Bei längerem Aufenthalt im Freien: Tagescreme mit UV-Schutz (z. B. * Suns Day von Sunscare)
2b) Bei Aufenthalt im Innenraum: leichte Tagescreme oder Aloe-Vera-Gel oder * Niacinamid-Serum (geeignete Produkte z. B. von Jungglück)
Abends:
1) Reinigung mit mildem, Haut-pH-neutralem Reinigungsgel (z. B. von Jungglück); Haut trocken tupfen, nicht reiben
2) Aloe-Vera-Gel oder Niacinamid-Serum
Dies ist ein Vorschlag, der natürlich nach den eigenen Vorlieben angepasst werden kann. Man sollte jedoch stets das Motto „Weniger ist mehr!“ bei seiner Hautpflegeroutine beherzigen.