Die Osteoporose-Prävention
Eine Osteoporose (Knochenschwund) entwickelt sich meist infolge mehrere Ursachen: Es liegt eine entsprechende genetische Veranlagung vor, ein Hormonproblem (z. B. Wechseljahre), Bewegungsmangel und vielleicht auch ein Nähr- und Vitalstoffmangel.
Schulmedizinisch wird meist nicht an Prävention gedacht. Hat sich die Erkrankung schließlich entwickelt, wird sie mit Calcium, Vitamin D, Hormonen und Medikamenten behandelt. Letztere können Nebenwirkungen haben. Auch kann damit die Erkrankung allenfalls verzögert, aber nicht geheilt werden.
Die 3 Phasen der Osteoporose
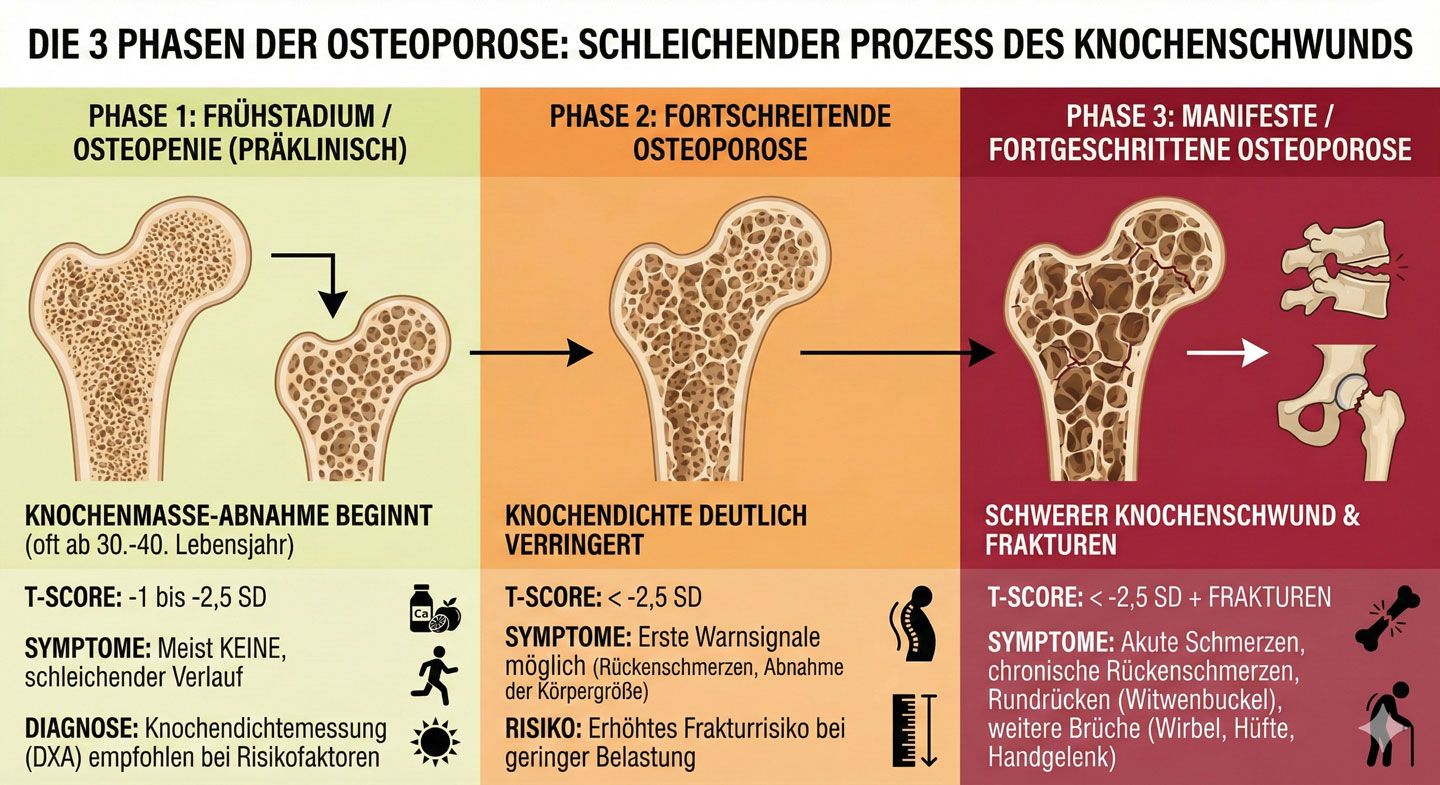
Die Entwicklung der Osteoporose verläuft schleichend und lässt sich klinisch in drei wesentliche Stadien unterteilen. In der ersten Phase, der Osteopenie, beginnt die Knochendichte bereits messbar zu sinken, ohne dass jedoch Symptome auftreten; hier ist die Regulation des Calcium-Stoffwechsels bereits gestört. Die zweite Phase markiert die manifeste Osteoporose, bei der die Mikroarchitektur des Knochens so weit geschwächt ist, dass erste Wirbelkörpereinbrüche oder chronische Schmerzen auftreten können. In der dritten Phase, der fortgeschrittenen Osteoporose, ist das Skelett so instabil geworden, dass bereits Bagatelltraumen – wie ein einfaches Stolpern oder kräftiges Husten – zu schweren Frakturen führen. Da das Sterberisiko, wie oben beschrieben, oft mit den Begleiterscheinungen wie der ektopischen Verkalkung korreliert, ist ein frühzeitiges Gegensteuern in Phase 1 durch die genannten Vitalstoffe und Bewegung entscheidend.
Calcium allein kann nicht vor Osteoporose schützen!
Wichtig ist in jedem Fall, dass nicht - wie oft gemeint wird - allein Calcium für die Knochen entscheidend ist. Es ist also nicht sinnvoll, z. B. jahrelang Calcium-Brausetabletten oder reichlich Milchprodukte zu konsumieren und zu glauben, damit sei man vor Osteoporose geschützt.
Denn bei Osteoporose wird Calcium aus dem Knochen gelöst - meist nicht, weil Calcium fehlt, sondern weil ein Regulationsproblem vorliegt. Calcium ist nur ein Baustein der Knochen, kann aber nicht jene Prozesse regulieren, die das Calcium aus den Knochen lösen bzw. das Calcium in die Knochen einbauen.
Sterberisiko steigt mit höherer Calcium-Einnahme
Bei älteren Menschen nun ist häufig ein Krankheitsbild festzustellen, das von verhärteten ektopischen Verkalkungen bestimmt ist. "Ektopisch" bedeutet, dass die Verkalkungen nicht dort sind, wo sie hingehören, wie das etwa im Knochen der Fall wäre. Stattdessen befinden sie sich irgendwo außerhalb ihres ordnungsgemäßen Platzes, z. B. in den Arterien (Blutgefäßen).
Das ist auch der Grund, warum Osteoporose-Patienten selten am Knochenschwund an sich sterben (4), sondern vielmehr an den Folgen ihrer Arterienverkalkung (5) (Arteriosklerose) – die häufig auf den unaufhörlichen Transport von Calcium aus dem osteoporösen Knochengewebe in die Blutbahn zurückzuführen ist.
In einer Studie zeigte sich beispielsweise, dass Frauen, die viel Calcium zu sich nahmen (mehr als 1400 mg pro Tag in Tablettenform) ein weit mehr als doppelt so hohes Sterberisiko hatten (2) als Frauen, die nur zwischen 600 und 1000 mg einnahmen.
Natürlich ist auch eine gute Calciumversorgung wichtig, aber es braucht auch noch viele andere Maßnahmen, um die Knochendichte zu erhöhen und die Knochen gesund zu erhalten.
Natürliche Osteoporose-Prävention - Die Maßnahmen
Die Naturheilkunde bietet Betroffenen ein umfassendes Programm zur Osteoporose-Prävention, so dass jeder eigenverantwortlich, umfassend und vor allen Dingen rechtzeitig für seine Knochengesundheit aktiv werden kann.
Natürlich können alle nachfolgend aufgeführten Maßnahmen nicht nur zur Prävention, sondern auch bei schon bestehender Osteoporose in die Therapie eingebunden werden (in Absprache mit Ihrem Arzt).
Welches Calciumpräparat zur Osteoporose-Prävention?
Nehmen Sie zur Osteoporose-Prävention nicht wahllos Calciumpräparate zu sich, sondern hochwertige Präparate und außerdem immer nur so viel Calcium, wie Sie auch tatsächlich benötigen. Informationen zur Wahl des richtigen Calciumpräparates finden Sie in unserem Artikel Calcium kaufen - Die besten Calciumpräparate.
Hinweis: Diesen und alle anderen im Laufe des Artikels genannten weiterführenden Artikel finden Sie, wenn Sie ganz nach unten scrollen unterhalb der Kommentare.
Wichtig ist dabei, dass Sie zuerst Ihre Ernährung überprüfen und dann entscheiden, ob Sie überhaupt zusätzlich Calcium einnehmen müssen. Vielleicht genügt es bereits, mehr calciumreiche Lebensmittel in Ihre Ernährung zu integrieren. Eine Liste finden Sie in unserem Artikel Calcium in Lebensmitteln: Pflanzliche Calciumquellen.
Vielleicht essen Sie aber bereits viele Milchprodukte. Hier könnte es sinnvoll sein, diese zu reduzieren, um einen Calciumüberschuss bei gleichzeitigem Magnesiummangel zu vermeiden. Dies könnte der Fall sein, wenn Sie viel Hartkäse essen.
Schon 50 g Emmentaler beispielsweise enthalten 550 mg Calcium (das ist bereits die Hälfe Ihres Tagescalciumbedarfs), aber nur 21 mg Magnesium. Der Magnesiumbedarf liegt um die 350 mg pro Tag.
Pflanzliche Calciumquellen sind häufig besser, da sie auch gleichzeitig das oft fehlende Magnesium liefern. Wenn Sie weiter viel Käse essen möchten, wäre die Einnahme von Magnesium zum Ausgleich empfehlenswert (z. B. dieses * Präparat, ein Magnesiumkomplex aus 5 verschiedenen Magnesiumverbindungen).
Magnesium zur Osteoporose-Prävention
Die beiden Mineralstoffe Magnesium und Kalium sind im Gegensatz zu Calcium in der Osteoporose-Prävention noch viel zu unbekannt. Daher wird oft nur Calcium verordnet, eventuell gemeinsam mit Vitamin D. Magnesium und Kalium aber werden oft vergessen.
Gerade Magnesium ist ein Mineralstoff, der von vielen Experten inzwischen als bei Osteoporose und Blutgefäßerkrankungen viel wichtiger beurteilt wird als die Calciumsupplementation. So gilt Magnesium als Mineralstoff, der anabole (knochenaufbauende) Wirkung aufweist,.
Ein Magnesiummangel führt daher laut Wissenschaftlern rund um Dr. Castiglioni von der Universität von Mailand sowohl direkt als auch indirekt zu einer schlechten Knochenkonstitution und verschlimmert eine bestehende Osteoporose beträchtlich (1).
Eine gesunde Magnesiumversorgung wirkt sich im Umkehrschluss äußerst positiv auf die Knochenbildung und die Gesundheit der Knochenzellen aus – und zwar auf ganz unterschiedlichen Wegen. So verbessert Magnesium beispielsweise deshalb die Knochengesundheit, da das Mineral entzündungshemmend wirkt.
Entzündungsbotenstoffe nämlich, die bei chronischen Entzündungen zahlreich im Körper zirkulieren, aktivieren die Osteoklasten (knochenabbauende Zellen) und führen so zum Abbau der Knochensubstanz. Darüber hinaus hemmt Magnesium die Sekretion und die Aktivität des Parathormons – ein Hormon, das Calcium aus den Knochen löst, um den Calciumblutspiegel zu erhöhen.
Magnesium ist ferner an der Aktivierung von Vitamin D beteiligt. Je weniger Magnesium vorhanden ist, umso weniger des aktiven Vitamin D zirkuliert im Körper und umso weniger Calcium kann aus dem Darm resorbiert werden (siehe auch Punkt 5.), so dass es selbst bei reichlicher Calciumzufuhr zu einem Calciummangel kommen kann, wenn einfach zu wenig Magnesium zugegen ist.
Kalium zur Osteoporose-Prävention
Kalium ist ein basischer Mineralstoff, der gerne vergessen wird. Wie wichtig jedoch gerade Kalium für gesunde Knochen ist, haben wir in unserem Artikel Kalium für starke Knochen erklärt.
Forscher hatten festgestellt, dass jene Osteoporosepatienten, die sich ausreichend mit Kalium versorgten, eine deutlich höhere Knochendichte aufwiesen als die Kontrollgruppe, die kein Kalium einnahm.
Im betreffenden Artikel erklären wir, wie Sie Ihren Kaliumbedarf leicht über eine gesunde pflanzenbasierte Ernährung decken können. Sie erfahren außerdem, dass gerade die herkömmliche eher kaliumarme Ernährung aus Lebensmitteln wie Käse, Wurst, Brot, Teigwaren etc. zu schwachen Knochen führt.
Besonders Gemüse (Spinat, Grünkohl, Fenchel, Sellerie, Löwenzahn etc.) liefert viel Kalium. Kaliumreiches Gemüse kann auch in Form von frisch gepressten Säften oder Grassäften genossen werden.
Den Einstieg in die basenüberschüssige Ernährung bietet Ihnen - wenn Sie gerade erst Ihre Ernährung umstellen - unsere * Ernährungspläne, die auch dabei helfen, überflüssige Kilos zu verlieren – was für die Knochen natürlich ebenfalls eine immense Erleichterung darstellt.
Vitamin D und Vitamin K2 zur Osteoporose-Prävention
Ein weiteres in der Osteoporose-Prävention hochaktives Vitalstoff-Team besteht aus Vitamin D und Vitamin K2. Beide sind unmittelbar mit dem Calciumstoffwechsel betraut und für Ihre Knochen das, was Sauerstoff für Ihre Lungen ist – mit anderen Worten: Unverzichtbar!
Vitamin D
Wie in Punkt 3. beim Thema Magnesium erwähnt, sollten Sie sich im Rahmen Ihrer Osteoporose-Prävention unbedingt um genügend Vitamin D kümmern – im Sommer mit Hilfe der Sonne, in den übrigen Jahreszeiten mit einem passenden Nahrungsergänzungsmittel.
Vitamin D ist dafür zuständig, dass Calcium aus dem Darm aufgenommen werden kann. Leiden Sie nun an einem Vitamin-D-Mangel – was in Mitteleuropa bei einem Großteil der Bevölkerung gang und gäbe ist – dann kann das aus der Nahrung stammende Calcium nicht oder nur unzureichend genutzt werden. Ein Vitamin-D-Mangel kann daher jede erfolgreiche Osteoporose-Prävention vereiteln.
Informationen zu Vitamin D lesen Sie in unserem Artikel Vitamin D: Wirkung und Nebenwirkungen.
* Hier erhalten Sie Vitamin-D-Tropfen (pro Tropfen 1000 IE Vitamin D - leicht und individuell dosierbar).
Vitamin K2
Vitamin K2 ist jenes Vitamin, das sich um die richtige Calciumverteilung im Organismus kümmert - damit Calcium in die Knochen und Zähne wandern und nicht etwa an den Blutgefäßwänden zu Verhärtungen führt (Arteriosklerose).
Eine wirksame Osteoporose-Prävention ohne Vitamin K2 ist folglich nur schwer möglich. Doch Achtung: Wer Blutverdünner vom Typ der Vitamin-K-Antagonisten einnimmt (Marcumar u. a.), muss eine Vitamin-K-Einnahme mit dem Arzt besprechen!
Details dazu lesen Sie auch in unserem Artikel Darf man Vitamin K mit Blutverdünnern nehmen?
* Hier erhalten Sie Vitamin-K2-Tropfen.
Silizium zur Osteoporose-Prävention
Silizium kann die Knochendichte erhöhen. Vermutlich ist das Spurenelement an der Synthese oder auch Stabilisierung des Kollagens beteiligt. Kollagen ist ein körpereigenes Protein, das dem gesunden Knochen, aber auch dem Bindegewebe seine elastische Stabilität verleiht.
Immer dort, wo Knochenaufbau stattfindet, kann immer auch eine hohe Siliziumkonzentration beobachtet werden. Ist an einer Stelle die Mineralisierung des Knochens abgeschlossen, sinkt dort der Siliziumgehalt wieder. Ein gesunder starker Knochenaufbau ist ohne Silizium also nicht möglich.
Hervorragende Siliziumquellen sind Hafer und Braunhirse oder auch die Gerste. Therapeutisch wirksame Mengen werden jedoch am besten in Form von Nahrungsergänzungen eingenommen, z. B. mit diesem * hochdosierten Silizium-Präparat.
Details zu Silizium lesen Sie in unserem Artikel Wie Sie einen Siliziummangel ausgleichen.
Bor (Borax) zur Osteoporose-Prävention
Bor – ein bislang kaum bekanntes Spurenelement – kann vermutlich durch seinen Einfluss auf die Nierenfunktion die Ausscheidung von Calcium und Magnesium über den Urin reduzieren und somit dafür sorgen, dass die Mineralien nicht im Übermaß ausgeschieden werden.
Eine ordnungsgemäße Borversorgung soll gar die übermäßige Ausscheidung der Mineralstoffe um 50 % verringern können. Gleichzeitig wird Bor eine verstärkende Wirkung auf das Vitamin D nachgesagt, so dass die Mineralstoffversorgung durch den Einfluss von Bor also an gleich mehreren Fronten verbessert wird.
Genauso kann eine gesunde Borversorgung den Östrogenspiegel signifikant erhöhen, was umso spannender klingt, da ein zu niedriger Östrogenspiegel gerade in bzw. nach den Wechseljahren ein markanter Risikofaktor für eine Osteoporose darstellt.
Bor scheint also eine hormonelle Disharmonie auszugleichen – was man interessanterweise mindestens seit dem Jahr 1987 weiß. Damals verkündeten US-amerikanische Forscher nach einer entsprechenden Untersuchung das Folgende:
Unsere Ergebnisse zeigen, dass die Ergänzung einer borarmen Ernährung mit Bormengen, die sich normalerweise in einer gesunden Ernährung (reich an Früchten und Gemüsen) finden, bei Frauen nach den Wechseljahren der Vorbeugung von Calciumverlust und Knochenabbau (also der Osteoporose-Prävention) dienen kann (9).
In einem Versuch mit osteoporosekranken Ratten stellten chinesische Wissenschaftler im Jahr 2006 dann auch fest, dass deren Knochen nach einer bereits 30tägigen Boreinnahme wieder gesundet waren (8). Die Knochenqualität der vormals kranken Ratten – so die Forscher - war nun vergleichbar mit jener der gesunden Kontrollgruppe.
Eine Nahrungsergänzung mit Bor scheint also (nach vormals borarmer Ernährung) die Knochenbildung zu stimulieren und den Knochenabbau zu hemmen. Bor schenkt infolgedessen einen eindeutig therapeutischen Effekt bei Osteoporose, so dass zu einer erfolgreichen Osteoporose-Prävention daher auch eine Ernährung mit gezielt ausgewählten borhaltigen Lebensmitteln gehört, um einem Bormangel zuvorzukommen.
Bor ist in vielen Gemüsen, Avocados, Nüssen und Früchten (außer Zitrusfrüchten) enthalten. Trockenfrüchte (z. B. Dörrpflaumen) enthalten die vierfache Bormenge im Vergleich zu den frischen Varianten. Eine basenüberschüssige Ernährung mit all diesen Lebensmitteln liefert etwa 3 mg Bor pro Tag. Eine konventionelle Ernährung mit reichlich Brot, Teigwaren, Süßigkeiten, Wurst, Käse etc. versorgt im Durchschnitt täglich nur mit 0,25 mg Bor.
Gerade bei hormonabhängigem Brustkrebs (womöglich bereits unter Anti-Hormon-Therapie) oder auch bei Östrogendominanz würden wir daher in jedem Fall zur Borversorgung zu einer borreichen pflanzenbasierten Ernährung raten und empfehlen, Bor nicht in isolierter Form einzunehmen.
Vitamin C zur Osteoporose-Prävention
Vitamin C fördert ebenfalls die Kollagenneubildung und damit auch die Knochenbildung. Im Rahmen einer Folgestudie zur Framingham-Osteoporose-Studie beobachtete man 15 bis 17 Jahre lang knapp 1000 ältere Probanden (die zum Studienbeginn zwischen 70 und 80 Jahre alt waren) und deren Anfälligkeit für Hüftfrakturen (Hüftgelenksbrüche) und andere Brüche (außer Wirbelbrüche).
Dabei stellte sich heraus, dass jene Männer und Frauen, die stets reichlich Vitamin C zu sich genommen hatten (über die Ernährung, aber auch über Nahrungsergänzungsmittel), signifikant seltener eine Hüftfraktur erlitten (6) als Testpersonen, die über all die Jahre hinweg eine eher Vitamin-C-arme Ernährung bevorzugt hatten.
Vitamin C ist also für gesunde Knochen und eine sinnvolle Osteoporose-Prävention lebensnotwendig. Die von uns empfohlene basenüberschüssige und möglichst naturbelassene Ernährung versorgt mit sehr viel Vitamin C (7).
Sie können auch häufiger einen Muttersaft aus Sanddorn trinken oder schwarze Johannisbeeren essen. Beide sind hervorragende ganzheitliche und natürliche Vitamin-C-Lieferanten und erfreuen gleichzeitig mit einem Füllhorn an Antioxidantien. Ein Muttersaft ist ein ungesüßter Direktsaft.
Wenn Sie auf Nummer Sicher gehen möchten, können Sie zusätzlich ein ganzheitliches Vitamin-C-Präparat z. B. aus der Acerolakirsche nehmen.
Omega-3-Fettsäuren zur Osteoporose-Prävention
Nicht weniger wichtig als Mineralien, Spurenelemente und Vitamine ist in der Osteoporose-Prävention die richtige und gesunde Fettversorgung. Wichtige Richtlinien dazu finden Sie in unserer Beschreibung der entzündungshemmenden Ernährung und der richtigen Fettwahl.
An dieser Stelle möchten wir daher nur noch auf die für die Osteoporose-Prävention und Knochengesundheit so wichtige tägliche Versorgung mit ausreichend Omega-3-Fettsäuren hinweisen.
Omega-3-Fettsäuren (z. B. * Algenöl von effective nature oder Norsan) wirken sich gleich mehrfach positiv auf die Knochen aus. So verbessern sie zunächst die Calciumresorption aus dem Darm als auch den Calciumeinbau in die Knochen. Auch die Mineralstoffausscheidung über die Nieren wird mit Hilfe hochwertiger Omega-3-Fettsäuren reduziert.
Da bei Osteoporose – wie wir bereits oben beim Thema Magnesium gesehen haben – chronische Entzündungsprozesse verstärkende Effekte haben können und Omega-3-Fettsäuren entzündungshemmend wirken, gehören diese Fettsäuren auf jeden Fall in jedes umfassende und ganzheitliche Programm zur Osteoporose-Prävention.
Da hochwertige Fettsäuren für den Bau jeder einzelnen Zellmembran benötigt werden und deren Funktionen optimieren können, dient eine ausgewogene Fettsäureversorgung selbstverständlich nicht nur den Knochen, sondern zögert generell jeden Alterungsprozess hinaus.
So halten Omega-3-Fettsäuren das Gehirn jung und aktiv, verbessern das Hautbild und lindern alle Beschwerden, die mit chronischen (und häufig schmerzhaften) Entzündungsprozessen einhergehen – ob das nun in den Gelenken ist (Rheuma), im Kopf (Migräne), in den Blutgefäßen (Arteriosklerose) oder ganz woanders.
Osteoporose-Prävention bedeutet auch: Knochenfeinde meiden
Neben all den Dingen, die man zur Osteoporose-Prävention tun sollte, gibt es natürlich auch Dinge, die man unbedingt lassen sollte. Denn: Knochenfeinde gibt es viele. Daher gehört zur ganzheitlichen Osteoporose-Prävention natürlich auch das Meiden aller relevanten Knochenfeinde.
Osteoporose durch Bewegungsmangel
Knochenfeind Nr. 1 ist Bewegungsmangel! Nur bei ausreichender Bewegung bleiben Ihre Knochen gut mineralisiert und behalten gleichzeitig ihre Elastizität. Wenn Sie noch keinen Sport machen, beginnen Sie jetzt damit! Dies ist in fast jedem Alter möglich.
Für die Knochendichte ist mechanische Belastung der Knochen entscheidend. Knochen brauchen Druck und Zug, um stark zu bleiben oder sich sogar wieder aufzubauen. Reine Ausdauersportarten (z. B. Schwimmen oder Radfahren) haben diesen Effekt kaum oder nur sehr begrenzt. Wichtig sind also kraftvolle, stoßartige Bewegungen und Eigengewichtbelastung.
Zu den besten Sportarten für die Knochendichte zählen daher:
Krafttraining
Das beste Training für die Knochendichte ist Krafttraining. Hier haben Sie eine direkte Belastung der Knochen über Druck, Stöße und Muskelanspannung - je nach Übung. Machen Sie 2- bis 3-mal wöchentlich ein gezieltes Training mit freien Gewichten oder an den Geräten.
In Fitness-Studios erhalten Sie die entsprechende Beratung und Betreuung - und lernen gleich auch neue und gleichgesinnte Menschen kennen!
Dort können Sie auch Kurse wie Body Pump besuchen. Diese sind hervorragend für die Knochengesundheit geeignet und machen sehr viel Spaß. Jede Altersgruppe kann mitmachen, da man sich die Gewicht selbst aussucht.
Besonders effektiv sind (jeweils mit Gewichten) Kniebeugen, Ausfallschritte, Kreuzheben und Schulterdrücken (immer angepasst an das Alter und Fitnessniveau!)
Gehen, Laufen, Wandern oder Nordic Walking
An den Tagen ohne Krafttraining gehen Sie wandern. Hierbei haben Sie eine regelmäßige Belastung der Bein- und Beckenstruktur. Dies ist besonders geeignet für ältere Menschen und Einsteiger. Später können Sie langsam mit dem Laufen beginnen.
Laufen und Walken ist ebenfalls im Fitnessstudio möglich - auf den Laufbändern, so dass Sie auch wetterunabhängig sind.
Tanzen
Gehen Sie tanzen! Die dynamischen, wechselnden Belastungen sind nicht nur gut für die Knochen, sondern auch für die Koordination. Wenn Sie keinen Tanzpartner haben, gehen Sie zum Zumba, Dance Fit oder ähnlichen Tanzangeboten.
Treppe steigen
Schon regelmäßiges Treppensteigen bewirkt Wunder. Nutzen Sie jede Treppe in Ihrem Umfeld und machen Sie einen Sport daraus. Gehen Sie die Treppe mehrmals täglich hoch und runter. Ein sehr gutes Eigengewichtstraining für Beine, Becken und Wirbelsäule.
Tai Chi
Tai Chi ist zusätzlich ideal, da es ein sehr angenehmes Sturzprophylaxe-Training ist. Sie üben Gleichgewicht, Stabilität, Koordination und Körperbewusstsein.
Trampolin
Das Trampolintraining übt aufgrund der Auf- und Abbewegung eine Art Sogeffekt auf die Körperstrukturen aus, auch auf die Knochen. Das Ergebnis ist, dass Mineralstoffe leichter in die Knochen wandern und die Knochen dadurch stärker werden können. Die Knochendichte nimmt zu und Sie sind besser vor Osteoporose geschützt.
Alle Details rund um das Trampolintraining finden Sie in unserem Artikel Trampolin - Ganzheitliches Training ohne Belastung.
Risikofaktoren: Alkohol, Kochsalz, Nikotin und Softdrinks
Typische Knochenfeinde sind Alkohol, Kochsalz, Nikotin und Softdrinks. Alkohol hemmt die Aktivität der knochenaufbauenden Zellen - und unter Alkoholeinwirkung sollen sich im Knochenmark verstärkt Fettzellen statt stabilisierender Knochenzellen einlagern.
Kochsalz fördert – wie auch Alkohol – die verstärkte Mineralstoffausscheidung über den Urin. Statt Kochsalz könnten Sie ein hochwertiges Kräutersalz verwenden.
Rauchen sollten Sie künftig auch nicht mehr allzu häufig, da jeder Griff zur Zigarette Ihre Knochen weicher werden lässt (11). Der negative Effekt ist eindeutig – wie u. a. aus einer schwedischen Studie hervorgeht – auch wenn der Mechanismus noch nicht umfassend geklärt ist.
Softdrinks werden generell mit einer ungesunden Ernährungsweise in Zusammenhang gebracht. Wie nun konkret Softdrinks die Knochen mürbe machen, weiß man noch nicht. Was man jedoch bereits weiß, ist, dass Menschen, die reichlich Softdrinks trinken und gleichzeitig wenig Obst und Gemüse essen, eine geringere Knochendichte aufweisen (10).
Möglicherweise liegt es am hohen Phosphatgehalt in Softdrinks. Phosphat kann wiederum Calcium binden und für den Körper unbrauchbar machen.
Kaffee in größeren Mengen ein Knochenfeind
Wenn Sie viel Kaffee trinken, senken Sie Ihren Konsum Dosis. In einer Studie zeigte sich, dass 4 Tassen oder mehr pro Tag die Knochendichte um 2 - 4 % reduzieren (12). Als Tasse galten in der Studie 177 ml.
Magensäureblocker schlecht für die Knochen
Auch Medikamente, wie z. B. Cortison und Magensäureblocker (PPI, Protonenpumpenhemmer) können – wenn sie langfristig, also monate- oder gar jahrelang genommen werden – gravierend zur Entstehung von Osteoporose beitragen und eine Osteoporose-Prävention zu einem anstrengenden Projekt werden lassen.
In diesem Fall müssen die genannten Maßnahmen zur Osteoporose-Prävention besonders konsequent und intensiv umgesetzt werden, um die knochenräuberischen Eigenschaften der Medikamente soweit wie möglich zu kompensieren.
Magensäureblocker (PPI) werden bei Sodbrennen und Völlegefühlen verordnet. Sie erkennen die Mittel an der Endung –prazol im Namen.
Magensäureblocker hemmen die Bildung der Magensäure. Doch ist die Magensäure für die Mineralstoffresorption essentiell. Unter Einwirkung von Magensäureblockern kann der Körper das Calcium – und andere Mineralien – nicht mehr vollumfassend resorbieren. Er bekommt also nur noch wenig Calcium (von anderen Spurenelementen ganz zu schweigen), so dass er das für Blut und Gewebe benötigte Calcium aus den Knochen nehmen muss und langfristig an einem allgemeinen Mineralien- und Spurenelementemangel leidet.
Viele Informationen zu den Säureblockern und wie man sie auf natürliche Weise ersetzen oder sogar ausschleichen kann, finden Sie in unseren Artikeln Der Teufelskreis der Säureblocker und Alternativen für Säureblocker.
Hormonstörungen fördern Osteoporose
Hormone haben enormen Einfluss auf die Knochengesundheit - ob Schilddrüsenhormone, Nebenschilddrüsenhormone oder Geschlechtshormone. Eine effektive ganzheitliche Osteoporose-Prävention sollte daher auch die Diagnose und Regulierung möglicher Hormondisharmonien umfassen.
Besonders die Zeit in und kurz nach den Wechseljahren mit ihrem schwindenden Hormonpegel gilt als großes Osteoporose-Risiko. Berücksichtigen Sie hier, dass der oft diagnostizierte Östrogenmangel nicht der alleinige Grund für die nachlassende Knochendichte ist.
Sehr viel häufiger liegt eine Östrogendominanz vor, also ein zwar niedriger Östrogenspiegel, der aber im Verhältnis zum Progesteronspiegel zu hoch ist.
Das Verhältnis zwischen beiden Hormonen stimmt in diesem Fall nicht und kann – je nach Intensität des Ungleichgewichts – z. B. mit natürlichem Progesteron in Form von Cremes oder Kapseln oder auch mit Diosgenin aus z. B. Wild Yam reguliert werden.
Da sich Gynäkologen nicht immer mit dieser Thematik auskennen, können Sie sich im Internet bei Hormon-Selbsthilfe-Gruppen um diesbezügliche Informationen, Hormontests und individuelle Beratungen kümmern, sofern Ihr Arzt Ihnen hier nicht weiterhelfen kann. Eine passende Ärzteliste finden Sie auch unter hormony.de.
Alle unsere genannten Maßnahmen zur Osteoporose-Prävention tragen jedoch – aufgrund ihrer Ganzheitlichkeit – auch ganz enorm zur Regulierung des Hormonhaushalts bei, so dass die Wechseljahre (relativ) problemlos verlaufen können (wenn man rechtzeitig mit den Maßnahmen beginnt).
Wie eine pflanzenbasierte Ernährung in den Wechseljahren helfen kann, erklären wir in unserem Artikel Vegane Ernährung mindert Wechseljahresbeschwerden.
Weitere Maßnahmen zur Osteoporose-Prävention
Sie finden auf unserer Seite noch weitere Tipps, die Sie zur Osteoporose-Prävention oder natürlich auch bei bereits bestehender Osteoporose umsetzen können:
Wie eine Kur mit Probiotika bei Knochenschwund helfen kann, erklären wir in unserem Artikel: Probiotika bei Knochenschwund und Heilpflanzen zur Stärkung der Knochen stellen wir in diesem Artikel vor: Heilpflanzen für die Knochen

