Zöliakie ist eine Glutenunverträglichkeit
Die Zöliakie – früher auch einheimische Sprue genannt – ist eine chronische und meist lebenslange Autoimmunkrankheit, die sich durch eine Unverträglichkeit gegenüber Gluten auszeichnet. Bei Betroffenen führt der Verzehr von glutenhaltigen Lebensmitteln zu einer Entzündung der Darmschleimhaut, wodurch sich die Darmzotten zurückbilden.
Darmzotten sind aneinandergereihte Erhebungen bzw. Ausstülpungen der Darmschleimhaut im Dünndarm. Sie sind dafür zuständig, die Nährstoffe aus unserer Nahrung aufzunehmen. Bilden sie sich im Laufe der Zeit zurück, so können immer weniger Nährstoffe aufgenommen werden, wodurch irgendwann Nährstoffdefizite entstehen.
Wenn Sie sich bereits mit der Zöliakie auskennen aber auf der Suche nach ganzheitlichen Behandlungsmöglichkeiten sind, dann scrollen Sie zum Absatz „Naturheilkundliche Massnahmen bei Zöliakie“.
Was ist Gluten?
Gluten ist ein Eiweiss, welches in Weizen und anderen Getreidearten wie Roggen, Gerste, Dinkel, Grünkern, Emmer, Einkorn, Khorasan-Weizen (bekannt als Kamut) und Triticale (Kreuzung aus Roggen und Weizen) vorkommt.
Gluten wird in der Lebensmittelverarbeitung häufig verwendet, denn es sorgt dafür, dass Mehl in Verbindung mit Wasser einen klebrigen, elastischen Teig bildet, der gut zusammenhält. Aufgrund dieser Eigenschaften bezeichnet man Gluten auch als Klebereiweiss. Gluten wird darüber hinaus auch als Trägerstoff für Aromen verwendet und befindet sich deshalb nicht nur in Backwaren, sondern kann auch in Produkten vorkommen, bei denen man auf den ersten Blick gar kein Gluten vermuten würde ( 1 ).
Woraus besteht Gluten?
Gluten ist kein einzelner Stoff, sondern ein Sammelbegriff für ein Stoffgemisch aus verketteten Aminosäuren. Es besteht aus den Speicherproteinen Prolamin und Glutelin, die etwa 70 bis 80 Prozent des Proteins in Getreide ausmachen und sich im Inneren des Korns befinden (im sog. Mehlkörper). Die übrigen 20 bis 30 Prozent des Getreideproteins bestehen aus den Proteinen Albumin und Globulin, die sich in den Randschichten des Korns befinden ( 2 ).
Jedes Getreide hat sein spezifisches Gluten
Je nach Getreidesorte tragen die beiden Glutenproteine Prolamin und Glutelin verschiedene Namen – sie alle werden jedoch unter dem Begriff Gluten zusammengefasst:
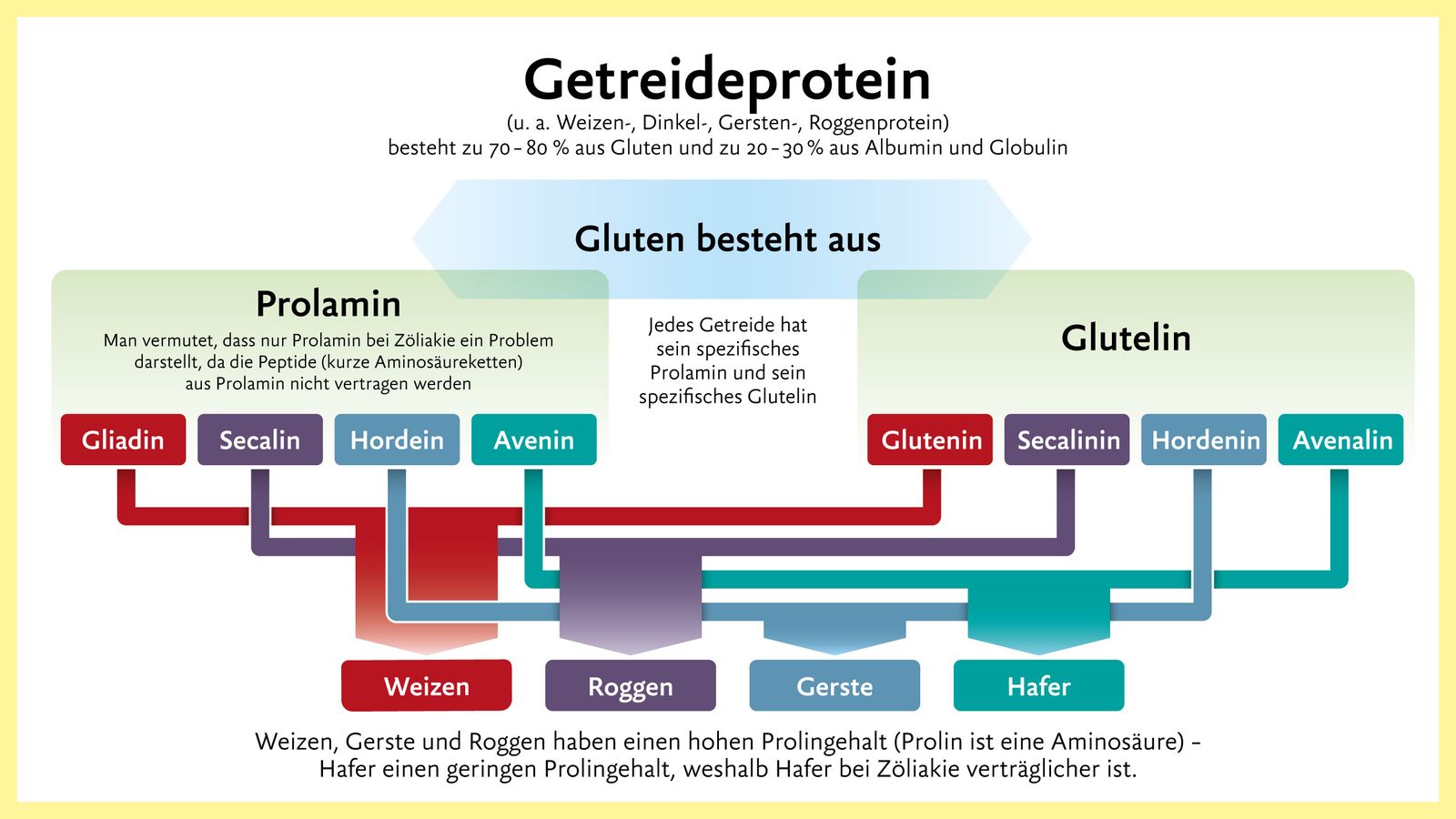
Weshalb wird Gluten nicht vertragen?
Das Problem bei der Verdauung von Gluten (bzw. Prolamin) ist, dass es bei der Zöliakie nicht richtig in einzelne Aminosäuren aufgespalten wird. Wie jedes Protein besteht auch das Prolamin aus einer langen Kette miteinander verknüpfter Aminosäuren. Die Prolamin-Ketten des Weizens und vieler anderer Getreidearten enthalten besonders viel Prolin (eine Aminosäure). Und genau dieses Prolin ist bei Zöliakie das Problem.
Denn die Enzyme im menschlichen Verdauungssystem sind nicht in der Lage, die Bindungen, über die das Prolin in der Proteinkette mit anderen Aminosäuren verknüpft ist, auf beiden Seiten des Prolins zu brechen. Also bleiben stets kürzere Aminosäureketten übrig (man nennt sie Peptide). Bei gesunden Personen bleiben diese unverdauten Peptide innerhalb des Darms und werden einfach beim nächsten Toilettengang ausgeschieden.
Leider trifft dies nicht auf Menschen mit Zöliakie zu, denn deren Immunsystem leitet eine Entzündungsreaktion zur Abwehr ein: Die Peptide passieren unverdaut die Darmschleimhaut und häufen sich hinter ihr an, woraufhin der Körper das Enzym Transglutaminase ausschüttet. Dieses Enzym wird auch bei gesunden Personen gebildet und hilft eigentlich dabei mit, Schäden an der Darmschleimhaut zu reparieren.
Bei Zöliakie-Betroffenen reagiert die Transglutaminase nun aber mit den unverdauten Glutenbruchstücken, was fälschlicherweise eine Immunantwort auslöst und zur Entzündung der Darmschleimhaut führt. Dadurch bauen sich die Darmzotten, die für die Nährstoffaufnahme zuständig sind, mit der Zeit ab ( 3 ).
Weshalb wird Hafer trotz Gluten häufig vertragen?
Hafer enthält zwar Gluten, doch ist das haferspezifische Prolamin anders zusammengesetzt als das Weizen-Prolamin. Während letzteres einen hohen Prolingehalt hat (Prolin ist eine Aminosäure), enthält das Hafer-Prolamin nur wenig Prolin. Der Prolingehalt des Hafers ist sogar so gering wie bei Hirse und Mais, die bei einer glutenfreien Ernährung schliesslich sehr gut gegessen werden können.
Durch benachbarte Felder, Mähdrescher und beim Transport kann Hafer aber mit anderem glutenhaltigen Getreide verunreinigt werden. Deshalb sollten Sie zum sogenannten glutenfreien Hafer greifen. Dieser enthält zwar immer noch das verträgliche Hafergluten, kommt aber bei der Ernte und Verarbeitung nicht mit anderem glutenhaltigen Getreide in Berührung.
Dennoch raten manche Zöliakiegesellschaften sicherheitshalber dazu, nur 50 bis 70 g Hafer pro Tag zu essen (Kinder: 20 bis 25 g), da die Langzeitwirkung des Avenins bisher nur wenig erforscht ist. Zu hoher Haferkonsum könnte also unter Umständen zu erneuten Beschwerden führen.
* Hier können Sie unseren glutenfreien Ernährungsplan herunterladen: Der glutenfreie Ernährungsplan
Lernen Sie mit unserem Profikoch glutenfrei zu kochen
In unserer veganen Online-Kochschule gibt es ab sofort einen neuen Kochkurs: Veganes Kochen ohne Gluten! Melden Sie sich gleich an und lernen Sie mit Profikoch Jannis, wie Sie Gerichte, die typischerweise Gluten enthalten (Pizza, Pasta, Brot etc.), perfekt auch ohne Gluten, aber dennoch vegan zubereiten können. Hier geht es zum Kochkurs glutenfreies Kochen.
Zöliakie – eine Autoimmunerkrankung
Die Zöliakie ist ein Spezialfall unter den Autoimmunerkrankungen, denn sie ist die einzige Autoimmunerkrankung, die sich quasi ein- und ausschalten lässt – nämlich durch den Verzicht auf Gluten. Das Gluten sorgt dafür, dass sich Antikörper bilden, die den eigenen Körper angreifen. Gelangt kein Gluten in den Körper, bauen sich die Antikörper wieder ab und solange kein neues Gluten zugeführt wird, bilden sich auch keine neuen Antikörper mehr.
Wie häufig ist Erkrankung?
Forscher gehen davon aus, dass in westlichen Ländern rund 1 Prozent der Bevölkerung von Zöliakie betroffen ist, wobei die Dunkelziffer hoch sein dürfte, da die Symptome sehr unspezifisch sein können und mitunter auch gar keine Symptome auftreten.
Es kann also sein, dass man erkrankt ist, aber gar nichts davon merkt. Auch wenn keine Symptome auftreten, wird die Dünndarmschleimhaut geschädigt. Für die Diagnose spielt es keine Rolle, ob die Krankheit asymptomatisch verläuft oder nicht. Wie die Zöliakie diagnostiziert wird, erfahren Sie weiter unten im Absatz „Die Diagnose“.
Die European Society for the Study of Coeliac Disease (Europäische Gesellschaft für die Erforschung der Zöliakie) bezeichnet die Unverträglichkeit als statistischen Eisberg, da ein Grossteil der Erkrankungen unerkannt bleibt.
Welche Personengruppen sind betroffen?
Zöliakie kann grundsätzlich in jedem Lebensalter auftreten. 70 Prozent der Betroffenen werden allerdings erst diagnostiziert, wenn sie über 20 Jahre alt sind, denn die Erkrankung verläuft oft über Jahre unbemerkt und entwickelt sich manchmal auch erst im Laufe des Lebens. Frauen sind häufiger davon betroffen als Männer ( 4 ) ( 5 ) ( 6 ).
So merken Sie, ob Sie oder Ihr Kind betroffen sind
Die Symptome einer Zöliakie können bei Betroffenen sehr unterschiedlich ausfallen. Viele Personen haben nur minimale Beschwerden, bzw. zeigen keine oder nur einzelne Symptome, die man dann aber nicht mit der Unverträglichkeit oder überhaupt mit einer Krankheit in Verbindung bringt.
Die Symptome
Nachfolgend finden Sie eine Liste mit möglichen Symptomen der Zöliakie:
Magen-Darm-Beschwerden (Übelkeit, Erbrechen, Durchfall, Verstopfungen, Völlegefühl, Blähungen, Bauch- und Unterleibsschmerzen, übelriechender und unförmiger Stuhl)
- Appetitlosigkeit
- Kopfschmerzen und Migräne
- Müdigkeit, Schlappheit, Abgeschlagenheit
- Hautprobleme (z. B. Dermatitis herpetiformis Duhring, auch „Zöliakie der Haut“ genannt, Symptome: Bläschen auf der Haut, Juckreiz, Entzündungen)
- Knochen-, Gelenks- und Muskelschmerzen, Muskelschwäche
- Gewichtsverlust
- Vitalstoffmängel (z. B. Eisen, Zink, Folsäure, Calcium, Magnesium, Vitamin D)
- Folgen dieser Mangelerscheinungen (z. B. Blutarmut bei Eisenmangel, Hautausschläge bei Zinkmangel, Osteoporose durch Vitamin-D-Mangel , verminderte Bildung von weissen und roten Blutkörperchen durch Folsäuremangel)
- Erhöhte Leberwerte
- Gynäkologische Symptome: Unfruchtbarkeit, Frühgeburt, Fehlgeburt, Zyklusstörungen
- Neurologische Symptome: Nervosität, Angst, Depressionen
Da viele dieser Symptome auch ohne Zöliakie vorkommen, ist es schwierig die Krankheit überhaupt zu erkennen, weshalb sich die Therapie oft um Jahre verzögert. Während einige Symptome bereits kurz nach dem Glutenverzehr auftreten können (z. B. Magen-Darm-Beschwerden, Kopfschmerzen, Abgeschlagenheit), entwickeln sich andere erst schleichend über Monate (z. B. Gewichtsverlust und Mangelerscheinungen) – die Krankheit verläuft also nicht schubweise wie viele andere Autoimmunerkrankungen.
Wie Sie merken, ob Ihr Kind Zöliakie hat
Bei Kindern und Jugendlichen können grundsätzlich dieselben Symptome wie bei Erwachsenen auftreten – sie zeigen sich jedoch manchmal ein wenig anders. Die häufigsten Erkennungsmerkmale bei Kindern sind:
- Magen-Darm-Beschwerden (Durchfall, Blähbauch, übelriechender Stuhl etc.)
- Appetitlosigkeit
- Gereiztheit, Weinerlichkeit
- Entwicklungsverzug, Wachstumsstillstand, Gewichtsverlust
Wie sieht der Stuhl bei Zöliakie aus?
Ein weiteres Symptom ist ein unförmiger, übelriechender und häufig auch fettig glänzender Stuhl, der sich in der Toilette nur schwer herunterspülen lässt.
* Hier können Sie unseren glutenfreien Ernährungsplan herunterladen: Der glutenfreie Ernährungsplan
Warum nimmt man bei Zöliakie ab?
Durch die Verdauungsprobleme und die unzureichende Nährstoffaufnahme (infolge der Darmschleimhautschäden) geht mit der Zöliakie häufig ein Gewichtsverlust einher. Nach der Umstellung auf eine glutenfreie Ernährung sollte sich das Gewicht mit der Zeit wieder normalisieren.
Der Verlauf
Anhand des Verlaufs können verschiedene Formen der Zöliakie unterschieden werden: Die typische Variante wird aufgrund des Vorhandenseins von Magen-Darm-Beschwerden wie Durchfall, aufgeblähtem Bauch sowie Wachstumsstörungen oft bereits in der Kindheit entdeckt.
Die atypische Zöliakie wird dagegen meist erst später erkannt, da sie sich nicht durch Magen-Darm-Beschwerden auszeichnet. Meist wird sie erst entdeckt, wenn Hautprobleme, Gelenk- und Muskelbeschwerden oder die Folgen einer Mangelerscheinung auftreten – z. B. eine Eisenmangelanämie. Die atypische Variante ist häufiger als die typische.
Sobald die Ernährung umgestellt wurde, können Betroffene recht gut mit der Krankheit umgehen und symptomfrei leben. Jedoch kann es durch den versehentlichen Glutenverzehr vorübergehend wieder zu Beschwerden kommen. (Weitere Informationen dazu im Absatz „Wie schlimm ist ein Glutenunfall?“).
Ausserdem erhöht sich das Risiko für Folgeerkrankungen, wenn die Unverträglichkeit lange unentdeckt bleibt (Absatz „Was passiert, wenn die Zöliakie nicht behandelt wird?“).
Die Risikofaktoren
Genetische Faktoren spielen eine bedeutende Rolle für das Risiko einer Zöliakie. Haben Sie ein Familienmitglied, das betroffen ist, so ist Ihr Risiko daran zu erkranken höher – bei Verwandten ersten Grades um 10 bis 15 Prozent.
Durch einen Gentest kann nahezu ausgeschlossen werden, dass Sie eine Zöliakie haben oder jemals eine entwickeln werden, denn 97 % der Betroffenen haben bestimmte Gene vererbt bekommen (HLA-DQ2 oder HLA-DQ8). Umgekehrt bedeutet ein Vorhandensein dieser Gene jedoch nicht, dass Sie an der Unverträglichkeit erkrankt sind oder erkranken werden, denn 30 % der Personen ohne Zöliakie haben diese Gene ebenfalls.
Ein Gentest ist also im Grunde eine recht zuverlässige Möglichkeit, die Krankheit auszuschliessen, wenn Sie die entsprechenden Gene NICHT haben. Wenn Sie sie haben, kann man (allein mit dem Gentest) weder mit Sicherheit sagen, ob Sie irgendwann eine Zöliakie haben werden, noch kann man sagen, dass Ihre Symptome (wenn Sie welche haben) in jedem Fall von einer Zöliakie herrühren. Sie könnten auch andere Ursachen haben.
Auch Personen mit Trisomie 21 (Down-Syndrom), Diabetes mellitus und anderen Autoimmunerkrankungen werden häufiger mit Zöliakie diagnostiziert als Personen ohne Vorerkrankungen. Über mögliche Zusammenhänge zwischen dem Konsum von Gluten und Hashimoto sowie Diabetes mellitus Typ 1 haben wir unter den vorigen Links berichtet.
Weiter vermuten Forscher, dass Personen mit einem ungewöhnlich durchlässigen Darm ( Leaky-Gut-Syndrom ) ein höheres Risiko für die Unverträglichkeit haben. Der Zusammenhang ist jedoch nicht ganz klar, denn das Leaky-Gut-Syndrom könnte auch eine Folge der Zöliakie sein, wie Sie im Absatz „Was passiert, wenn die Z. nicht behandelt wird?“ nachlesen können.
Zöliakierisiko bei Babys verringern?
Da die Krankheit zum Teil erblich bedingt ist, können auch Neugeborene schon Zöliakie bekommen. Seit Jahren versuchen Forscher herauszufinden, ob sich das Zöliakierisiko von Neugeborenen reduzieren lässt – etwa, wenn glutenhaltige Lebensmittel nicht sofort nach dem Abstillen eingeführt werden oder andersherum, wenn Gluten besonders früh eingeführt wird, um das Immunsystem „abzuhärten“.
Laut aktuellem Forschungsstand (Mai 2022) scheint es nicht möglich zu sein, das Risiko beim Baby durch die Ernährung zu reduzieren: Führt man glutenhaltige Kost nicht sofort nach dem Abstillen in die Ernährung des Säuglings ein, sondern wartet z. B. noch 6 Monate, verzögert dies das Auftreten der Zöliakie lediglich.
Jedoch rät beispielsweise die European Society for Paediatric Gastroenterology, Hepatology and Nutrition dazu, in den ersten Monaten nach dem Abstillen zumindest nur wenige glutenhaltige Speisen zuzufüttern – aufgrund eines möglichen Einflusses der Glutenmenge. Was als grosse Menge gilt, ist allerdings noch nicht festgelegt bzw. untersucht worden ( 21 ).
Mögliche Auslöser der Zöliakie
Mögliche Auslöser von Zöliakie bei erblicher Vorbelastung können z. B. Magen-Darm-Erkrankungen oder bestimmte Medikamente sein (z. B. Antibiotika oder Protonenpumpenhemmer ).
Die Zahl der Betroffenen ist in den letzten Jahren ausserdem deutlich gestiegen, was Forscher nicht allein auf die besseren Diagnoseverfahren und das höhere Bewusstsein für die Erkrankung zurückführen. Es liegt nahe, dass auch der Lebensstil, Ernährungsgewohnheiten und andere Umweltfaktoren einen Einfluss haben könnten.
Die mögliche Rolle von Glyphosat bei Zöliakie
Forschern zufolge soll das Unkrautvernichtungsmittel Glyphosat bei der Entstehung von Zöliakie und weiteren Autoimmunerkrankungen eine Rolle spielen. Nahezu alle Symptome der Zöliakie würden sich mit den Auswirkungen von Glyphosat erklären lassen: Das Ungleichgewicht der Darmbakterien, die Vitamin- und Mineralstoffmängel, die Reproduktionsprobleme usw.
Und seit immer mehr Glyphosat auf den Feldern ausgebracht wurde, stieg auch die Zahl der Menschen mit Zöliakie. Gleichzeitig bemerkte man einen Rückgang der Neuerkrankungen als in den Jahren 2009 und 2010 weniger Glyphosat eingesetzt wurde ( 7 ).
Dr. Stephanie Seneff vom Massachusetts Institute of Technology (MIT) und Dr. Anthony Samsel sehen in diesen Parallelen einen kausalen Zusammenhang. Sie betrachten die Zöliakie als eine der Krankheiten, die durch Glyphosat verursacht werden. Weitere Informationen zur Thematik finden Sie hier: Roundup im Weizen – nicht nur Gluten ist das Problem.
Was passiert, wenn die Unverträglichkeit nicht behandelt wird?
Bleibt die Zöliakie unerkannt, drohen zunächst eine fortschreitende Entzündung der Dünndarmschleimhaut, dann die Folgen dieser Entzündung, nämlich Darmbeschwerden, Gewichtsabnahme und Mangelerscheinungen, weil Nährstoffe nur unzureichend aufgenommen werden.
Durch die entzündete Darmschleimhaut kann es auch zu anderen Unverträglichkeiten, wie etwa einer Laktoseintoleranz kommen, die dann manchmal nur vorübergehend auftritt, bis der Darm sich wieder erholt hat.
Zudem kann die Entzündung des Darms das sog. Leaky-Gut-Syndrom (= durchlässiger Darm) hervorrufen, was bedeutet, dass Bakterien oder auch unvollständig verdaute Partikel aus dem Darm in den Blutkreislauf gelangen können, was nun zu weiteren Erkrankungen aus dem Bereich der Allergien und Autoimmunerkrankungen führen kann. Ausserdem haben Betroffene ein höheres Risiko für Darmkrebs, Schilddrüsen- sowie Lebererkrankungen.
Unterschiede: Zöliakie, Glutensensitivität und Weizenallergie
Von der Zöliakie zu unterscheiden sind die Nicht-Zöliakie-Glutensensitivität (NCGS) – auch Glutenintoleranz oder einfach Glutensensitivität genannt – und die Weizenallergie. Die wichtigsten Unterscheidungsmerkmale finden Sie in folgender Tabelle: Tabelle im PDF-Format
Nicht-Zöliakie-Glutensensitivität
Die Nicht-Zöliakie-Glutensensitivität ist schwer zu fassen und zu definieren. Es handelt sich dabei weder um eine Allergie noch um eine Autoimmunerkrankung. Die Glutensensitivität scheint auch nicht vererbbar zu sein ( 8 ).
Die Symptome der Glutensensitivität sind mit den Symptomen der Zöliakie nahezu identisch, weshalb erst einmal getestet wird, ob eine Zöliakie oder allenfalls eine Weizenallergie vorliegt. Ist dies nicht der Fall und führt eine glutenfreie Ernährung anschliessend zum Abklingen der Symptome, wird meist von einer Glutensensitivität ausgegangen. Weitere Informationen finden Sie in unserem Artikel Sechs Anzeichen für eine Glutenunverträglichkeit ( 9 ).
Derzeit werden drei unterschiedliche Bestandteile des Weizens und anderer Getreidesorten als Ursache diskutiert, nämlich Gluten, Amylase-Trypsin-Inhibitoren (bestimmte Weizenproteine ) und FODMAPs (eine Gruppe von Kohlenhydraten und Zuckeralkoholen). Früher wurde die Glutensensitivität als Einbildung abgetan, was sich aber inzwischen gewandelt hat, wie Sie unter vorigem Link nachlesen können.
Weizenallergie
Bei der Weizenallergie bildet das Immunsystem beim Eintreffen von Weizenproteinen Antikörper, die allergietypische Beschwerden auslösen (Schleimhautschwellungen, Hautreaktionen, aber auch einige Stunden später Verdauungsbeschwerden). Alle Informationen zur Weizenallergie und weiteren Unverträglichkeiten auf Weizen finden Sie unter vorigem Link.
Die Diagnose der Zöliakie
Im Unterschied zur Nicht-Zöliakie-Glutensensitivität kann die Zöliakie relativ klar diagnostiziert werden.
Vor der Diagnose keine Umstellung auf glutenfreie Ernährung
Patienten, die eine Zöliakie bei sich vermuten, sollten vor dem Ausprobieren einer glutenfreien Ernährung einen Arzt aufsuchen. Ernährt man sich hingegen erst einmal eine Zeitlang glutenfrei, dann erschwert dies die Diagnose erheblich, weil in der glutenfreien Zeit die spezifischen Gluten-Antikörper abgebaut werden und sich die Darmschleimhaut wieder aufbaut. Die Erkrankung lässt sich dann nicht mehr gut nachweisen und man müsste erst wieder einige Tage bis Wochen Gluten zu sich nehmen. Das aber kann natürlich sehr unangenehm werden, da dann auch die Beschwerden wieder zurückkehren können.
Es ist jedoch wichtig abzuklären, ob tatsächlich eine Zöliakie vorliegt oder allenfalls eine Glutensensitivität oder eine Weizenallergie, denn die Zöliakie kann wie oben beschrieben weitere schwerwiegende Erkrankungen zur Folge haben und erfordert deshalb eine äusserst strikte Ernährungsweise ohne Gluten. Bei einer Glutensensitivität ist dagegen manchmal bereits eine glutenarme Ernährung ausreichend.
Zu welchem Arzt sollten Sie gehen?
Möchten Sie eine mögliche Zöliakie abklären lassen, sollten Sie sich zuerst an Ihren Hausarzt oder an einen Gastroenterologen wenden. Gastroenterologen beschäftigen sich mit Erkrankungen des Magen-Darm-Trakts.
Wie wird eine Zöliakie diagnostiziert?
Bei Verdacht auf Zöliakie wird zunächst eine Blutprobe entnommen und auf spezifische Antikörper analysiert. Wurden bei der Blutprobe Antikörper festgestellt, folgt eine Dünndarmbiopsie. Diese wird in der Regel bei einem Gastroenterologen durchgeführt. Dabei wird unter einer milden Narkose eine Kamerasonde an einem dünnen Schlauch über Mund, Speiseröhre und Magen in den Dünndarm geschoben.
Anschliessend werden fünf bis sechs Proben aus verschiedenen Bereichen des Zwölffingerdarms entnommen, damit man eine bessere Übersicht über den Gesamtzustand der Darmschleimhaut erhält.
Denn bei der Zöliakie sind die Veränderungen der Darmschleimhaut manchmal nicht gleichmässig verteilt. Vielmehr können die entzündlichen Veränderungen fleckenförmig auftreten. Bei einer einzelnen Probe besteht deshalb immer die Gefahr, die Erkrankung zu übersehen.
Anhand dieser Gewebeprobe lässt sich dann die Schädigung der Darmschleimhaut erkennen. Anhand der Antikörper im Blut, der Dünndarmbiopsie und der anschliessenden Verbesserung der Beschwerden unter glutenfreier Ernährung (siehe übernächster Absatz) ergibt sich dann die Diagnose Zöliakie ( 10 ).
Wie funktioniert ein Selbsttest?
Erst einmal vorneweg: Zöliakie-Selbsttests können die Diagnose durch einen Arzt nicht ersetzen, denn es wird nur das Vorhandensein von Antikörpern gemessen – zur kompletten Diagnose gehört aber auch die Dünndarmbiopsie.
Die Tests können in Drogerien, Apotheken, im Internet und manchmal sogar im Supermarkt gekauft werden. Man entnimmt sich einen Tropfen Blut und vermischt ihn mit einer Testflüssigkeit. Ähnlich wie bei einem Schwangerschaftstest oder einem Corona-Selbsttest erscheinen anschliessend Linien, die angeben, ob Antikörper im Blut vorhanden sind oder nicht.
Wie bei den genannten Tests muss danach allerdings noch eine richtige Diagnose erfolgen – der Selbsttest ist also nur ein HINWEIS auf eine MÖGLICHE Zöliakie. In der Packungsbeilage wird dagegen häufig suggeriert, man müsse nun einfach auf Gluten verzichten und die Probleme seien gelöst – wie oben geschrieben, sollten Sie jedoch genau das nicht tun, bevor Sie nicht eine sichere Diagnose vom Arzt bekommen haben.
Wenn Sie nach einem positiven Selbsttest zum Arzt gehen, wird er ohnehin nochmals auf Antikörper testen und zusätzlich eine Dünndarmbiopsie vornehmen. Sollte Ihr Selbst-Test negativ ausfallen, bedeutet dies nicht, dass Sie nicht trotzdem Zöliakie haben könnten, da Selbsttests nie zu 100 Prozent sicher sind.
Diese Krankheiten mit ähnlichen Symptomen sollte man ausschliessen
Folgende Krankheiten ähneln der Zöliakie und sollten durch genaue Untersuchungen ausgeschlossen werden:
- Reizdarmsyndrom (bei einem Reizdarm ist keine nachhaltige Schädigung der Darmzotten zu erkennen)
- Chronisch entzündliche Darmerkrankungen (z. B. Morbus Crohn, Morbus Whipple, Colitis ulcerosa)
- Nahrungsmittelallergien und -intoleranzen (z. B. Lactoseintoleranz, Weizenallergie, Glutensensitivität)
- Andere Magen-Darm-Erkrankungen oder Infektionen des Darmtraktes
- Pankreasinsuffizienz
- Immundefekte und weitere Autoimmunerkrankungen
Die Behandlung der Zöliakie: glutenfreie Ernährung
Eine strikte, lebenslange glutenfreie Ernährung ist die wichtigste Massnahme bei Zöliakie und bisher auch eine der einzigen Behandlungsmöglichkeiten.
Ist eine glutenfreie Ernährung ungesund?
Gelegentlich liest man, die glutenfreie Ernährung sei ungesund oder hätte keine gesundheitlichen Vorteile, zumindest nicht für Leute, die NICHT an Zöliakie erkrankt sind. Eine ausführliche Stellungnahme finden Sie in unserem Artikel Glutenfreie Ernährung - Verbraucherzentralen raten ab - Wir klären auf .
Natürlich kann eine glutenfreie Ernährung ungesund sein – genauso wie jede andere Ernährungsform auch. Wer überwiegend (glutenfreie) Fertigprodukte zu sich nimmt, tut seiner Gesundheit selbstverständlich nichts Gutes. Wer sich jedoch von vollwertigen, von Natur aus glutenfreien Zutaten ernährt, frisch kocht und selber backt, isst oft sogar gesünder und abwechslungsreicher als jemand, der «normal» isst – im Detail hier nachzulesen: Glutenfreie Ernährung richtig umsetzen .
Freuen Sie sich also auf die Umstellung, auf eine bewusstere Nahrungsmittelwahl und darauf, ganz neue Lebensmittel kennenzulernen! Unsere Köche haben für Sie viele einfache und köstliche Rezepte aus der glutenfreien Küche entwickelt. Sie finden diese in unserem ZDG-Kochstudio unter Glutenfreie Rezepte oder Sie nutzen unseren Ernährungsplan:
* Hier können Sie unseren glutenfreien Ernährungsplan herunterladen: Der glutenfreie Ernährungsplan
So erkennen Sie glutenfreie Lebensmittel
Lebensmittel gelten rein rechtlich als glutenfrei, wenn sie nicht mehr als 20 Milligramm pro Kilogramm (20 ppm) Gluten enthalten. Zusätzlich können diese Lebensmittel in Europa mit dem Glutenfrei-Symbol (durchgestrichene Ähre in einem Kreis) versehen werden. Dafür müssen die Hersteller eine aktuelle Glutenanalyse für das jeweilige Produkt vorweisen und eine Lizenz erwerben.
Enthält ein Produkt mehr Gluten, muss die Zutat im Zutatenverzeichnis aufgeführt sein, z. B. in fetter und/oder kursiver Schriftart. Manche Hersteller schreiben zusätzlich den Hinweis „enthält Gluten“ in die Deklaration.
Um sich rechtlich abzusichern, vermerken zudem viele Hersteller auf der Verpackung, dass das Produkt „Spuren von Gluten“ enthalten kann, obwohl keine Zutat des Lebensmittels Gluten enthält. Spuren können deshalb enthalten sein, wenn im herstellenden Betrieb nicht nur glutenfreie, sondern auch glutenhaltige Rohstoffe und Lebensmittel verarbeitet werden und dadurch eine Kontamination nicht ausgeschlossen werden kann.
Denken Sie daran, dass besonders empfindliche Zöliakie-Betroffene sogar auf Spuren von Gluten reagieren. Daher ist immer die Herstellerdeklaration auf dem jeweiligen Lebensmittel zu studieren bzw. bei Unklarheit beim Hersteller nachzufragen.
Betroffene, die mit normal essenden Personen in einem Haushalt leben, sollten zudem keine benutzen Schneidebretter, Brotmesser, Backbleche, Toaster und Getreidemühlen verwenden – alle Küchenutensilien, die nicht nach jeder Verwendung gründlich gereinigt werden (können), bergen ein Risiko für Kontaminationen.
Hinter diesen Begriffen versteckt sich Gluten
In den Zutatenlisten muss jedoch nicht wortwörtlich Gluten stehen. Die glutenhaltigen Zutaten müssen lediglich hervorgehoben werden – auch bei Zutaten, die wiederum aus mehreren Bestandteilen bestehen. Es kann also sein, dass Sie „Gewürze ( Weizenprotein )“ lesen. Steht hingegen nur „Gewürze“, dann ist keine glutenhaltige Zutat in diesen Gewürzen enthalten. Dasselbe gilt z. B. für „Aroma“. Achten Sie besonders auf folgende Bezeichnungen:
- Weizeneiweiss, Weizenprotein, Weizenkleber, Weizenstärke
- Bierhefe, Bierhefeextrakt (per se nicht glutenhaltig, jedoch werden aufgrund der Herstellung häufig Kontaminationen mit Gluten festgestellt)
- Malz, Malzextrakt, Gerstenmalz, Gerstenmalzextrakt, Malzsirup
Seit einigen Jahren gibt es auch glutenfreie Weizenstärke, die jedoch dennoch nicht von allen Zöliakie-Betroffenen vertragen wird. Um Zutaten, die sich hinter E-Nummern verbergen, müssen Sie sich im Übrigen keine Sorgen machen – sie sind alle glutenfrei.
Was Sie bei Zöliakie weiterhin essen können und was nicht
In unserem Artikel Glutenfreie Ernährung: Leicht und lecker finden Sie viele Tipps rund um eine gesunde und abwechslungsreiche glutenfreie Ernährung sowie Listen mit Lebensmitteln, die Sie weiterhin essen können und solchen, die Sie meiden sollten.
Dies hilft Ihnen dabei, sich – in der für Sie vielleicht noch ganz neuen – Welt der glutenfreien Lebensmittel zurechtzufinden. Unter nachfolgendem Link berichten wir zudem über Neun versteckte Glutenquellen.
Mit Glutenunverträglichkeit ins Restaurant gehen?
Bevor Sie in ein Restaurant gehen, sollten Sie abklären, ob es dort ein glutenfreies Angebot gibt. Viele Restaurants heben glutenfreie Gerichte auf der Speisekarte besonders hervor (beispielsweise mit Ziffern, die zu einer Legende am Ende der Speisekarte führen). Wer jedoch schon auf Spuren von Gluten reagiert, muss sichergehen können, dass für die Zubereitung glutenfreier Gerichte auch gesonderte Utensilien, wie Schneidebretter verwendet werden.
Die IG Zöliakie der Deutschen Schweiz hat hierfür ein Infoblatt für Restaurants und Hotels zusammengestellt, dass Sie sich auf der Website herunterladen und dem jeweiligen Betrieb dann vorab schicken können.
Auf derselben Seite finden Sie eine Infokarte für den spontanen Restaurantbesuch. Mit diesem Ausdruck können Betroffene das Service- und Küchenpersonal in 5 Sprachen über ihre Bedürfnisse informieren. Gehen Sie wenn möglich ausserhalb der Stosszeiten zum Essen. Herrscht viel Betrieb, passieren leichter Fehler, was das Risiko für eine Kontamination steigen lässt.
Wie lange dauert es, bis die Beschwerden nachlassen?
Nur durch den Verzicht auf glutenhaltige Lebensmittel können sich die Darmzotten wieder aufbauen. Bei manchen Menschen verschwinden die Beschwerden bereits nach wenigen Tagen – bei anderen erst nach einigen Wochen oder Monaten. Bis sich der Darm wieder vollständig erholt hat, können jedoch Monate bis Jahre vergehen (auch abhängig davon, wie lange die Krankheit unerkannt geblieben war und wie lange die Betroffenen an Beschwerden gelitten hatten). Sobald wieder glutenhaltige Lebensmittel gegessen werden, verschlimmert sich die Krankheit wieder.
Auch können bereits kleine Mengen Gluten wieder zu neuen Symptomen führen, wobei man sich nicht sicher ist, wieviel Gluten pro Tag bei Zöliakie als sicher gilt. Die Richtwerte liegen bei einer maximalen Aufnahme von 10 bis 100 mg pro Tag. Die Spannweite ist derart gross, weil manche Personen bereits auf Spuren reagieren und andere erst bei etwas grösseren Mengen. Zum Vergleich: Ein Weissmehlbrötchen (40 g) enthält durchschnittlich 2313 mg Gluten – 200 g gekochte Nudeln gar 8600 mg ( 11 ).
* Hier können Sie unseren glutenfreien Ernährungsplan herunterladen: Der glutenfreie Ernährungsplan
Wie schlimm ist ein Glutenunfall?
Glutenunfälle können auch den vorsichtigsten und organisiertesten Personen passieren. Haben Sie trotz glutenfreier Ernährung versehentlich Gluten zu sich genommen (z. B. im Restaurant oder durch Kontamination), werden Sie sehr wahrscheinlich vorübergehend dieselben Symptome entwickeln, die Sie vorher bereits hatten.
Falls Ihr Körper zuvor also mit Magen-Darm-Beschwerden und Kopfschmerzen reagiert hat, wird er nach einem Glutenunfall ebenso reagieren. Die Symptome können wenige Stunden bis Tage nach dem Glutenverzehr auftreten und ebenfalls innerhalb von Stunden bis Tagen wieder verschwinden. Während manche Personen sich tagelang ausgelaugt fühlen und am liebsten nur noch schlafen würden, ist die Welt bei anderen Menschen nach etwas Bauchschmerzen wieder in Ordnung.
Bereits ein Glutenunfall kann dem Darm jedoch wieder schaden bzw. ihn in seiner Heilung zurückwerfen – auch wenn Ihre Symptome nur vorübergehend sind. Nehmen Sie also keinesfalls einen Glutenunfall in Kauf – wenn Ihnen die Bedienung im Restaurant beispielsweise keine Auskunft geben kann, dann gehen Sie lieber in ein anderes Restaurant. Wenn es dennoch einmal passieren sollte, ärgern Sie sich nicht und versuchen Sie, beim nächsten Mal vorsichtiger zu sein.
Die Behandlung der Zöliakie in der Schulmedizin
Obwohl bereits seit Jahren an Medikamenten und weiteren Behandlungsmethoden geforscht wird, gilt die glutenfreie Ernährung bislang auch in der Schulmedizin als wichtigste Massnahme bei Zöliakie.
Enzympräparate nur als Ergänzung zur glutenfreien Ernährung
Seit einigen Jahren gibt es als Nahrungsergänzungsmittel in Reformhäusern, Apotheken und im Online-Handel Präparate mit Enzymen zu kaufen, die im Körper zum Abbau von Gluten beitragen sollen, so dass es gar nicht erst zu einer Immunreaktion kommt ( 12 ) ( 13 ).
Die Enzyme werden in Form von Kapseln zu den Mahlzeiten eingenommen – nimmt man die Enzyme erst nach der Mahlzeit ein, können sie Ihre Wirkung nicht mehr entfalten. Die Präparate können eine glutenfreie Ernährung jedoch nicht ersetzen, sondern dienen bei besonders empfindlichen Betroffenen lediglich dazu, Spuren von Gluten in an sich schon glutenfreien Lebensmitteln unschädlich zu machen.
Entsprechend werden die Kapseln nur als Ergänzung zu einer glutenfreien Ernährung eingenommen, um beispielsweise beim Essen ausser Haus oder auf Reisen auf Nummer sicher zu gehen. Sich ein glutenhaltiges Stück Kuchen gönnen, weil man Enzyme eingenommen hat, geht also nicht.
Die Verfasser eines Reviews von 2021, die sich mit verschiedenen Enzympräparaten beschäftigt haben, warnen ebenfalls, dass Betroffene keinesfalls weniger strikt in ihrer glutenfreien Ernährung sein sollen, nur weil sie diese Präparate einnehmen ( 14 ).
Denn die Zusammensetzung des Essens habe einen Einfluss auf die Wirksamkeit der Enzyme und dieser Faktor sei bisher nur unzureichend erforscht – man könne also nicht davon ausgehen, dass man durch die Einnahme dieser Präparate geschützt sei. Zudem seien die Kapseln nicht für jede Person gleich gut geeignet, da nicht jeder gleich empfindlich auf Gluten reagiere.
* Ein Enzympräparat finden Sie hier: Dr. Wolz Gluten-Enzym mit Calcium aus Algen
Mögliche Therapien in der Zukunft
Derweil werden mehrere Medikamente gegen Zöliakie erforscht, die bisher noch nicht zugelassen sind. Die Wirkmechanismen unterscheiden sich je nach Präparat: Sie zielen beispielsweise darauf ab, den Darm weniger durchlässig zu machen und dadurch die Symptome zu reduzieren, oder sie sollen ähnlich wie die Enzympräparate die Glutentoleranz erhöhen bzw. die Glutenverdauung fördern ( 15 ).
Am besten erforscht ist bisher der Wirkstoff ZED1227, der in Deutschland entwickelt wurde. Aktuell (Mai 2022) befindet sich der Wirkstoff in der klinischen Studienphase 2b. ZED1277 soll das körpereigene Enzym Transglutaminase hemmen. Dieses reagiert mit den unverdauten Glutenbruchstücken und löst die Immunantwort aus, die zur Entzündung der Darmschleimhaut führt ( 16 ).
Jedoch zielen auch diese Ansätze nicht darauf ab, eine glutenfreie Ernährung zu ersetzen. Damit bleibt die glutenfreie Ernährung auch nach einer eventuellen Zulassung dieser Medikamente die beste Behandlungsmethode der Zöliakie.
Naturheilkundliche Massnahmen bei Zöliakie
Neben einer glutenfreien Lebensweise können bei der Zöliakie folgende naturheilkundliche Massnahmen ergänzend zum Einsatz kommen:
Probiotika könnten den Darm bei Zöliakie unterstützen
Wissenschaftler gehen aktuell von einem Zusammenhang zwischen der sogenannten Darmflora – also der Zusammensetzung von Mikroorganismen im Verdauungstrakt – und der Zöliakie aus. Beeinflusst wird das Mikrobiom durch die Ernährung, Medikamente, Stress und die Körperhygiene (Waschen wirkt sich auf die Bakterienflora der Haut aus, was wiederum auch die Bakterienzusammensetzung im Inneren des Körpers beeinflusst) ( 17 ).
Weiter können Infektions-, Stoffwechsel- und Entzündungskrankheiten das Mikrobiom nachhaltig stören. Offenbar weist das Mikrobiom von Personen mit Zöliakie, die sich noch nicht glutenfrei ernähren, weniger Lactobazillen und Bifidobakterien, dafür aber mehr E. Coli Bakterien, Proteobakterien und Staphylokokken auf, als das Mikrobiom von glutenfrei lebenden Zöliakie-Patienten und gesunden Personen – es befindet sich also im Ungleichgewicht. Dabei ist jedoch nicht klar, ob dieses Ungleichgewicht auch eine Ursache der Zöliakie oder eher eine Folge davon ist.
In den letzten Jahren wurden Studien durchgeführt, die die Wirkung von Probiotika bei Zöliakie-Patienten getestet haben. Es zeigte sich, dass bestimmte Bifido- und Lactobazillen die schädlichen Auswirkungen von Gluten im Darm hemmen können, indem sie verhindern, dass das Gluten die Darmschleimhaut durchlässiger macht. Am wirkungsvollsten waren diejenigen Präparate, die mehrere unterschiedliche Stämme an Bifido- und Lactobazillen enthielten ( 18 ).
Fermentierte Lebensmittel, wie Miso, Kimchi, Natto, Kombucha, Kefir und Sauerkraut, gelten als natürliche Probiotika. Sie könnten diese Lebensmittel also in Ihre glutenfreie Ernährung einbauen, um Ihren Darm zu unterstützen. Weiter könnten Sie probiotische Nahrungsergänzungsmittel einnehmen, die den Aufbau der Darmflora fördern. Wählen Sie dabei ein Präparat, das möglichst viele verschiedene Bakterienstämme enthält.
* Ein Probiotikum mit 14 verschiedenen Bakterienstämmen (darunter Lacto- und Bifidobakterien) finden Sie hier: Combi Flora SymBIO
Eine ballaststoffreiche, vitamin- und mineralstoffhaltige Ernährung mit vielen Früchten, Gemüse, glutenfreien Vollkornprodukten und vor allem Kurkuma kann ausserdem das Wachstum guter Darmbakterien unterstützen. Zucker, Salz, Süssungsmittel und weitere Lebensmittelzusatzstoffe (Festigungsmittel, Feuchthaltemittel usw.) können dagegen das Wachstum schlechter Darmbakterien fördern ( 19 ).
Tipps für einen gesunden Darm
Weitere Tipps für einen gesunden Darm, haben wir Ihnen unter vorigem Link zusammengestellt – unter anderem die folgenden:
- Massieren Sie Ihren Bauch mit Hilfe der Bauch-Selbstmassage
- Essen Sie gut verträgliche Ballaststoffe wie Kokosmehl, Chiasamen und Gerstengraspulver. Da Gerstengraspulver aus Gerstengras und nicht aus dem Gerstenkorn hergestellt wird, ist es glutenfrei.
- Flohsamenschalenpulver und Bentonit können dabei helfen, die Konsistenz des Stuhls wieder zu normalisieren und binden nebenbei Giftstoffe.
- Regelmässiger Sport oder Spaziergänge bringen den Darm in Schwung.
- Trinken Sie täglich mindestens 30 Milliliter Wasser pro Kilogramm Körpergewicht.
- Essen Sie langsam und kauen Sie sorgfältig.
* Gerstengraspulver finden Sie hier: Gerstengraspulver Bio
Entzündungshemmende Ernährung für den Darm
Essen Sie zudem viele verschiedene Früchte und Gemüse, wie Brokkoli, Spinat, Zwiebeln und Knoblauch, ausserdem Beeren, Walnüsse, Kräuter und frische Gewürze, wie Kurkuma und Ingwer, denn die enthaltenen sekundären Pflanzenstoffe wirken entzündungshemmend. Meiden Sie dagegen Zucker und stark verarbeitete Lebensmittel wie Salami und Wurst, da diese entzündungsfördernd wirken können ( 20 ).
Wählen Sie nach Möglichkeit entzündungshemmende Öle und Fette. Dazu gehören insbesondere Omega-3-Fettsäuren aus Leinöl und Hanföl. Wie Sie Omega 3 sonst noch einnehmen können, erfahren Sie hier: Omega-3-Fettsäuren richtig dosieren. Achten Sie ausserdem auf ein gesundes Verhältnis zwischen Omega-6- und Omega-3-Fettsäuren: Ideal wäre ein Verhältnis von höchstens 5 : 1 bzw. besser 3 : 1 (Omega 6 : Omega 3). Denn zu viele Omega-6-Fettsäuren können wiederum Entzündungen begünstigen.
Optimieren Sie Ihre Nährstoffversorgung
Zöliakie kann zu einer mangelhaften Aufnahme von Vitamin A, Vitamin D, Vitamin E und Vitamin K sowie Folsäure und Eisen führen, da diese Vitamine hauptsächlich über den Dünndarm aufgenommen werden. (Beim Vitamin D gilt dies nur für das Vitamin D, das über die Nahrung in den Körper gelangt.) Mängel der B-Vitamine sind ebenfalls möglich, wenn auch seltener. Weiter können Mineralstoffmängel auftreten: Betroffen sind vor allem Magnesium, Calcium, Kupfer, Zink und Selen.
Sie könnten einen ganzheitlichen Ernährungsberater aufsuchen, der Ihnen dabei hilft, einen individuellen Ernährungsplan zu erstellen, und Sie bei der Einnahme von Nahrungsergänzungen berät. Denn je nachdem wie weit der Rückgang Ihrer Darmzotten fortgeschritten ist, werden Sie einen Vitamin- oder Mineralstoffmangel nicht allein über die Ernährung ausgleichen können.
Ist Zöliakie heilbar?
Bisher geht man davon aus, dass eine Zöliakie nicht heilbar ist – nach einer Ernährungsumstellung auf glutenfreie Lebensmittel kann die Erkrankung jedoch beschwerdefrei verlaufen. Dennoch finden sich im Internet Erfahrungsberichte von angeblichen Heilungen, also von Personen, die an Zöliakie leiden und dann plötzlich wieder glutenhaltige Lebensmittel vertragen.
Das Tückische dabei ist, dass die Krankheit auch bei Glutenaufnahme manchmal fast vollständig beschwerdefrei verlaufen kann bzw. frühere Symptome auch wieder verschwinden können, obwohl der Darm beim Verzehr glutenhaltiger Lebensmittel geschädigt wird. Endgültige Klärung, ob sich die Dünndarmzotten tatsächlich trotz glutenhaltiger Kost erholen und wieder aufbauen (was dann in der Tat eine Heilung wäre), ist nur durch eine erneute Dünndarmbiopsie möglich.
Einzig die transiente Zöliakie, die sehr selten und meist bei Kindern unter zwei Jahren vorkommt, stellt eine vorübergehende Form der Zöliakie dar, die tatsächlich wieder verschwinden kann. Nach dem Abklingen der Symptome durch eine entsprechende Diät, können bei erneuter Glutenzufuhr plötzlich keine entsprechenden Antikörper und auch keine Veränderung der Dünndarmschleimhaut mehr nachgewiesen werden. Es wird jedoch empfohlen, die Antikörper im Blut dennoch regelmässig kontrollieren zu lassen.
Fazit: Mit der richtigen Ernährung Zöliakie in den Griff bekommen
Nachfolgend fassen wir die wichtigsten Massnahmen bei Zöliakie nochmals zusammen:
- Ernähren Sie sich glutenfrei: Meiden Sie dabei jedoch Fertigprodukte, Zucker und Zusatzstoffe. Ernähren Sie sich ausgewogen mit reichlich Gemüse, Früchten, Nüssen, Pseudogetreide und Hülsenfrüchten. Weitere Informationen über gesunde glutenfreie Lebensmittel finden Sie unter vorigem Link.
- Lassen Sie sich auf Vitaminmängel und Mineralstoffmängel untersuchen und gleichen Sie die Mängel soweit möglich über die Ernährung und zusätzlich über Nahrungsergänzungen aus.
- Probieren Sie fermentierte Lebensmittel aus oder nehmen Sie Probiotika ein. Alle Informationen rund um die Anwendung und Einnahme von Probiotika finden Sie unter vorigem Link.
- Befolgen Sie auch unsere Tipps für einen gesunden Darm und zum Aufbau der Darmflora.
- Wie oben beschrieben, geht die Zöliakie oft mit einem Leaky Gut, also einem durchlässigen Darm, einher. Beachten Sie daher auch die zahlreichen Massnahmen, die gegen das Leaky-Gut-Syndrom helfen (voriger Link).
- Leiden Sie als Frau an der Unverträglichkeit, können Sie das Risiko, dass Ihr Kind ebenfalls an Zöliakie erkrankt, laut einer Studie reduzieren, indem Sie in der Schwangerschaft reichlich Ballaststoffe aus Obst und Gemüse zu sich nehmen. Über diese Studie haben wir hier berichtet: Ballaststoffe in der Schwangerschaft senken das Zöliakie-Risiko




